Меринов Д.С, Епишов В.А., Артемов А.В., Арустамов Л.Д., Гурбанов Ш.Ш., Малова Ю.А.
В настоящее время перкутанная нефролитотомия (ПНЛ) является стандартом лечения мочекаменной болезни с клинической эффективностью в зависимости от объема каменной нагрузки в пределах 56-96% [1-5]. Влияние на результаты лечения оказывает и сложности, обусловленные наличием у пациентов различных аномалий развития мочеполовой системы, костного скелета и других отягощающих факторов. В литературе имеются единичные публикации, в которых описаны особенности техники эндоскопических вмешательств у данной категории больных [6,7]. Так эффективность ПНЛ при аномалиях развития в виде подковообразной почки составляет от 62 до 90 % [8-11].
В настоящей статье приведено клиническое наблюдение выполнения поэтапной двусторонней перкутанной нефролитотомии у больной с аномалией развития верхних мочевых путей, двусторонними камнями подковообразной почки и с врожденным левосторонним киосколиозом грудного отдела позвоночника IV степени на уровне Th X-XII.
Больная Х, 54 лет поступила в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина с жалобами на периодические боли тянущего характера в поясничной области больше справа, изменение цвета мочи и обострение хронического пиелонефрита после физических нагрузок. Считает себя больной около 15 лет, когда впервые по поводу вышеуказанных жалоб при обследовании по месту жительства были выявлены конкременты до 1 см обеих половин подковообразной почки. Периодически проводилась комплексная антибактериальная, спазмолитическая, инфузионная, противовоспалительная терапия по поводу обострения хронического пиелонефрита. Оперативное лечение не выполнялось. В последние 2 года пациентка стала отмечать более частые обострения хронического воспалительного процесса в верхних мочевых путях, усилились боли в поясничной области, что требовало фактически ежедневного применения обезболивающих и противовоспалительных препаратов. При обследовании по месту жительства отмечено увеличение камней в размерах, появились признаки преходящей обструкции верхних мочевых путей, в связи с чем пациентка была направлена в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина для оказания высокотехнологичной помощи в объеме ПНЛ с двух сторон.
Кроме того из анамнеза жизни пациентки известно, что в возрасте 6 лет была травма позвоночника (падение с высоты), после чего больную стали беспокоить боли в грудном отделе позвоночника и правой руке. За медицинской помощью не обращалась. В возрасте 9 лет при обследовании по поводу ассиметрии тела и боли в позвоночнике после физических нагрузок был установлен диагноз аномалии развития костного скелета, врожденный и посттравматический левосторонний кифосколиоз грудного отдела позвоночника. С течением времени заболевание прогрессировало, несмотря на проведение периодической восстановительной терапии (массаж, ЛФК, ортопедический бандаж). На момент госпитализации в НИИ урологии степень сколиоза составляла более 90 градусов (IV степень) [12].
При осмотре пациентки общее состояние больной было расценено как удовлетворительное, рост 155 см, вес 60 кг. Передвигается самостоятельно. Обращает на себя внимание изменение осанки, выраженное отклонение оси позвоночника влево, а также деформация грудной клетки по типу кифоза. В клинике пациентка всесторонне обследована: выполнены общеклинические анализы крови и мочи, бактериологическое исследование мочи, ультразвуковое исследование (УЗИ) верхних мочевых путей, обзорная урография (рис. 1), компьютерная томография с внутривенным контрастированием (рис. 2) и 3D-реконструкцией (рис. 3), динамическая нефросцинтиграфия.
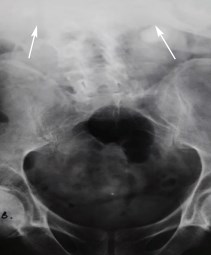
Рис.1. Обзорная урограмма пациентки Х., 54 лет. Определяется выраженная кифосколиотическая деформация костного скелета и двусторонние тени округлой формы, подозрительные на конкременты (слева на уровне тела L3 позвонка размером 21мм, справа – на уровне диска L3-L4 позвонков размером 26 мм)
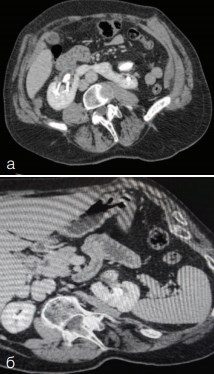
Рис. 2. Компьютерная томограмма пациентки Х., 54 лет с внутривенным контрастированием. а) Конкремент левой половины подковообразной почки размером 25 мм. б) Конкремент правой половины подковообразной почки размером 26 мм. Определяется более выраженная степень контакта верхнего сегмента левой половины подковообразной почки и селезенки
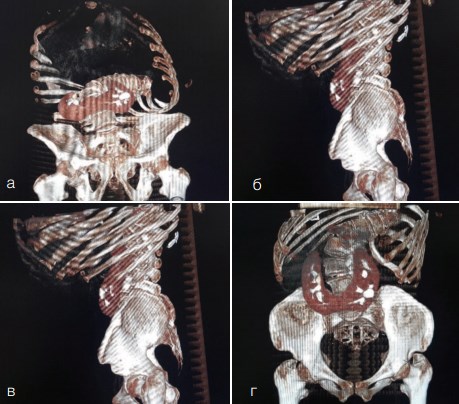
Рис. 3. Компьютерная томография пациентки Х., 54 лет с 3D-реконструкцией. а) Левосторонняя сколиотическая деформация позвоночного столба IV степени на уровне Th XII. Расположение костей таза в горизонтальной проекции. б) Правая боковая проекция. в) Левая боковая проекция. г) Левосторонняя сколиотическая деформация позвоночного столба IV степени на уровне Th XII. Расположение костей таза в сагитальной проекции
По данным динамической нефросцинтиграфии выявлено нарушение паренхиматозной и выделительной функции правой половины почки. Отмечено нарушение выделительной функции левой половины почки по обструктивному типу.
Пациентке был поставлен клинический диагноз: Аномалия развития верхних мочевых путей. Подковообразная почка. Мочекаменная болезнь. Камни обеих половин подковообразной почки. Хронический пиелонефрит, ремиссия. Врожденный и посттравматический левосторонний кифосколиоз позвоночника на уровне Th X-XII IV степени.
Учитывая наличие конкрементов обеих половин подковообразной почки, более выраженное нарушение оттока из левой половины подковообразной почки и более выраженный болевой синдром в поясничной области слева, пациентке было предложено этапное оперативное лечение: первым этапом выполнение ПНЛ слева, вторым этапом ПНЛ справа.
Запланированные оперативные вмешательства проводились в условиях рентгеноперационной НИИ урологии под эндотрахеальным наркозом.
После предварительной катетеризации левого мочеточника мочеточниковым катетером №6 Шр, пациентка была перевернута в положение «на животе» (рис. 4).
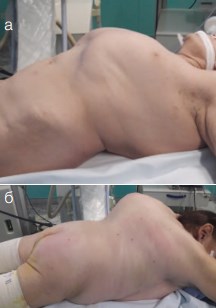
Рис. 4. Больная Х., 54 г. Положение пациентки на операционном столе. а) Положение «на спине». б) Положение «на животе»
После предварительной обработки операционного поля, учитывая топографические особенности взаиморасположения верхней группы чашечек подковообразной почки, расположение реберной дуги, плевральной полости, селезенки и позвоночника, пункция левой половины подковообразной почки была осуществлена через заднюю нижнюю группу чашечек иглой Shiba 18G ( рис. 5).
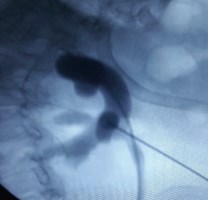
Рис. 5. Больная Х., 54 г. Пункция нижней задней группы чашечек левой половины подковообразной почки
Бужирование (дилатация) пункционного хода осуществляли при помощи телескопических бужей Алкена с установкой тубуса нефроскопа №24 Шр (рис. 6), что по нашему мнению является более безопасным при создании доступа к чашечно-лоханочной системе.
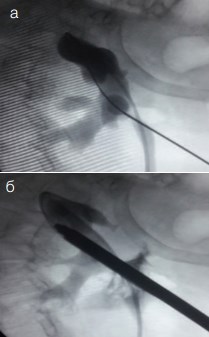
Рис. 6. Больная Х., 54 г. Этапы ПНЛ слева. а) Проведение струн-проводников в чашечно-лоханочную систему. б) Бужирование пункционного хода телескопическими бужами Алкена до № 24 Шр
Для дезинтеграции конкрементов нами использовался ультразвуковой литотриптер, который позволяет одновременно выполнить лапаксию мелких фрагментов конкремента. После контрольной нефроскопии и выполнения рентгеноскопического контроля резидуальных фрагментов не выявлено и оперативное вмешательство было завершено установкой нефростомического дренажа №18 Шр (рис. 7).
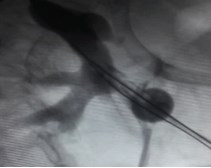
Рис. 7. Больная Х., 54 г. Установка нефростомического дренажа типа катетер Фолей № 18 Шр в левую половину подковообразной почки
Уретральный катетер №16 Шр и мочеточниковый катетер №6 Шр были удалены в течение первых 24 часов после окончания операции. По данным контрольного обследования, выполненного в ближайший послеоперационный период, резидуальных фрагментов не выявлено.
Учитывая неосложненное течение раннего послеоперационного периода, нефростомический дренаж был удален на третьи сутки после оперативного вмешательства и в удовлетворительном состоянии пациентка была выписана из стационара.
Течение раннего и отдаленного послеоперационных периодов протекали без осложнений, в связи с чем спустя 1 месяц пациентка вновь была госпитализирована в клинику для выполнения второго этапа оперативного лечения в объеме ПНЛ справа.
После предварительной катетеризации правого мочеточника и укладки больной в положение «на животе», под сочетанным ультразвуковым и рентгеноскопическим контролембыла произведена пункция верхней задней группы чашечек (рис. 8).
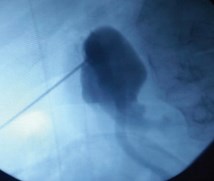
Рис. 8. Больная Х., 54 г. Пункция верхней задней группы чашечек
Учитывая топографическую анатомию забрюшинного пространства при подковообразной почке, создание доступа к чашечно-лоханочной системе через верхнюю группу чашечек было обусловлено более коротким перкутанным трактом, т.к., по нашему мнению, длина перкутанного тракта в значительной степени влияет на результаты оперативного вмешательства. Чем больше данный показатель, тем чаще требуется выполнение дополнительных доступов [13-16].
Безопасность доступа через верхнюю чашечку обусловлена минимизацией риска перфорации кишечника, что является важным фактором с учетом анатомических взаимоотношений подковообразной почки.
Дилатация перкутанного доступа так же осуществлялась при помощи телескопических бужей Ал- кена до № 24 Шр с установкой тубуса нефроскопа № 24 Шр (рис. 9).
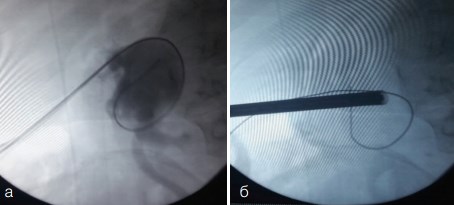
Рис. 9. Больная Х., 54 г. Этапы ПНЛ слева. а) Проведение струн-проводников в чашечно-лоханочную систему. б) Бужирование пункционного хода телескопическими бужами Алкена до № 24 Шр
Камень был фрагментирован и удален без каких-либо сложностей. В заключение оперативного вмешательства правая половина почки была дренирована нефростомическим дренажом типа Фолей № 18 Шр. Ранний послеоперационный период также протекал без особенностей, что позволило нам удалить нефростомический дренаж на третьи сутки после операции и выписать пациентку на амбулаторный этап без резидуальных фрагментов.
Таким образом, наше наблюдение позволяет сделать вывод о том, что ПНЛ является высокоэффективным и безопасным оперативным методом лечения крупных камней подковообразной почки даже у пациентов с выраженными аномалиями развития костного скелета.
ЛИТЕРАТУРА
1. Turk C, Knoll T, Petrik A, Sarica K, Straub M, Seitz C. Guidelines of urolithiasis. European Urological Association, 2014. URL: http://uroweb.org/guideline/urolithiasis/#3.
2. Мазуренко Д.А., Живов А.В., Берников Е.В., Кадыров З.А., Ягудаев Д.М., Енгай В.А., Сравнение лазерной (ho:yag) и пневматической литотрипсии при перкутанной нефролитомии крупных и коралловидных камней почек высокой плотности. Лазерная медицина 2015;19(2):27-29.
3. Меринов Д.С., Павлов Д.А., Гурбанов Ш.Ш., Фатихов Р.Р., Епишов В.А., Артемов А.В., Швангирадзе И.А. Наш 5-летний опыт выполнения перкутанной нефролитотомии у пациентов с крупными и коралловидными камнями почек. Экспериментальная и клиническая урология 2014;(2):54-60.
4. Меринов Д.С., Артемов А.В., Епишов В.А., Арустамов Л.Д., Гурбанов Ш.Ш., Фатихов Р.Р.. Перкутанная нефролитотомия в лечении коралловидных камней почек К3-К4. Экспериментальная и клиническая урология 2016;(3):57-62.
5. De la Rosette J, Assimos D, Desai M, Gutierrez J, Lingeman J, Scarpa R, Tefekli A. The clinical research office of the endourological society percutaneous nephrolithotomy Global study: indications, complications, and outcomes in 5803 patients. J Endourol 2011;25(1):11-17. doi: 10.1089/end.2010.0424
6. Blackburne AT, Rivera ME, Gettman MT, Patterson DE, Krambeck AE. Endoscopic management of urolithiasis in the horseshoe kidney. Urology. 201690:45-9. doi: 10.1016/j.urology.2015.12.042
7. Мартов А.Г., Лисенок А.А., Андронов А.С., Дутов С.В. Уникальный опыт перкутанной нефролитотрипсии на спине у больного с незавершенным остеогенезом. Урология 2010(4):68-71.
8. He Z, Zhang C, Zeng G. Minimally invasive percutaneous nephrolithotomy guided by ultrasonography to treat upperurinary tract calculi complicated with severe spinal deformity. Int Braz J Urol 2016;42(5):960-966. doi: 10.1590/S1677-5538.IBJU.2015.0408
9. Yohannes P, Smith AD. The endourological management of complications associated with horseshoe kidney. J Urol 2002;168(1):5-8.
10. Stein RJ, Desai MM. Management of urolithiasis in the congenitally abnormal kidney (horseshoe and ectopic). Curr Opin Urol 2007 ;17(2):125-31.
11. Symons SJ, Ramachandran A, Kurien A, Baiysha R, Desai MR. Urolithiasis in the horseshoe kidney: a single-centre experience.. BJU Int 2008;102(11):1676-80. doi: 10.1111/j.1464-410X.2008.07987.x.
12. Казьмин А.И., Кон И.И., Беленький В.Е. Сколиоз. М., 1981. 272 с.
13. Bagrodia A, Gupta A, Raman JD, Bensalah K, Pearle MS, Lotan Y. Impact of body mass index on cost and clinical outcomes after percutaneous nephrostolithotomy. J Urology 2008;72(4):756-760. doi: 10.1016/ j.urology.2008.06.054.
14. Tomaszewski JJ, Smaldone MC, Schuster T, Jackman SV, Averch TD. Outcomes of percutaneous nephrolithotomy stratified by body mass index. J Endourol 2010;24(4):547-550. doi: 10.1089/end.2009.0431.
15. Чернышев И.В., Меринов Д.С., Павлов Д.А., Фатихов Р.Р., Епишов В.А., Артемов А.В. Влияние индекса массы тела на результаты перкутанной нефролитолапаксии крупных и коралловидных камней почек. Экспериментальная и клиническая урология 2013;(2):74-81.
16. Меринов Д.С., Павлов Д.А., Фатихов Р.Р., Епишов В.А., Гурбанов Ш.Ш., Артемов А.В. Минимально-инвазивная перкутанная нефролитотрипсия: деликатный и эффективный инструмент в лечении крупных камней почек. Экспериментальная и клиническая урология 2013;(3):94-99











Комментарии