Введение
Травма органов мочевой системы составляет около 10% всех травм органов живота [20]. Повреждения почки встречается в более чем половине случаев травмы органов мочевой системы,а соотношение мужчин и женщин составляет 3:1 (хотя это различие объясняется участием мужчин в деятельности с высокой степенью риска, например: высокоскоростные дорожно-транспортные происшествия, контактные виды спорта, насильственные преступления) [15].
Травму почки классифицируют, как тупую и проникающую. В сельской местности, тупая травма составляет 90-95% наблюдений, в городских условиях проникающие травмы встречаются в 40% случаев [10].
Подавляющее большинство почечных травм в развитых странах являются закрытыми, хотя существуют географические отличия. В Европе 97% почечных травм являются тупыми; в Канаде - 93% [12], в США - 82-95% [6], в Южной Африке 25-84% [13], а в сельской местности Турции - 31% случаев. [5].
Дорожно-транспортные происшествия (ДТП) вызывают почти половину всех тупых травм почки [18]. В лобовом столкновении почечные повреждения могут быть вызваны ремнем безопасности или рулевым колесом [7]. Фронтальные и боковые подушки безопасности уменьшают риск повреждения почек на 45,3% и 52,8%, соответственно [8].
Частота открытых ревизий почки, выполняемых по поводу тупых травм, составляет около 10%, поскольку большинство центров стремится к применению консервативных подходов лечения [3]. В бреднем, у 13% пациентов требуется выполнение нефрэктомии в ходе проведения открытой ревизии.
Ожидается, что ДТП и военные действия станут основной причиной травматизма в двадцать первом веке, таким образом, количество травмы почки тяжелой степени во всем мире увеличится [17].
Цель: проанализировать собственный опыт хирургического лечения пациентов с закрытой травмой почки.
Материалы и методы
Нами анализирован собственный опыт хирургического лечения 37 больных с изолированной закрытой травмой почки (ЗТП), что составляет 12,29% от общего количества пролеченных пациентов с ЗТП, которые находились в нашей клинике в период с 1989 по 2013 гг. Среди травмированных было 25 (67,57%) мужчин и 12 (32,43%) женщин в возрасте 38,5 ± 4,9 года. При установке тяжести травматического поражения нами использована классификация ААХТ (Moore EE et al., 1989. таб.1) и классификация Возианова С.А. и Шуляк А. В. (2003 г.), при ятрогенных и сочетанних повреждениях. Степень повреждения паренхимы и полостной системы почек устанавливали с помощью ультразвукового обследования (УЗО), экскреторной урографии (ЭУ), компьютерной томографии с контрастированием (КТ) (рис.1) и непосредственного осмотра во время оперативного вмешательства (рис.2).
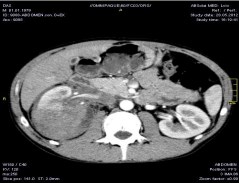
Рисунок 1. Травма правой почки (IV ст. травмы)
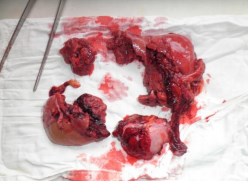
Рисунок 2. Раздавленная почка (V ст. травмы)
КТ почек применяли в качестве «золотого» стандарта при рентгенографическом обследовании гемодинамически стабильных пациентов с подозрением на повреждение почки. КТ отличается большей чувствительностью и специфичностью, чем ЭУ, УЗО или ангиография. В ретроспективном исследовании объективный результат обследования у 298 пациентов КТ обеспечила в 96% случаев, ЭУ с двойной дозой контраста – в 91%, а УЗО – в 79%наблюдений [16].
Таблица 1. Шкала повреждений ЗТП ААХТ [7]
| Степень повреждения * | Описание повреждения |
| І | Ушиб либо не нарастающая подкапсульная гематома; травма без разрыва |
| ІІ | Ненарастающая периренальня гематома; кортикальный разрыв глубиной <1 см. без экстравазации мочи |
| ІІІ | Кортикальный разрыв глубиной>1 см без экстравазации мочи |
| ІV | Разрыв сквозь кортикомедулярный слой в полостную систему или повреждение сегментарной артерии, вены с образованием гематомы, частичное повреждение стенки сосуда или тромбоз сосуда |
| V | Раздавливание почки или отрыв почечной ножки от почки |
*Необходимо увеличить степень тяжести на I при двусторонней травме до степени III
Показаниями к оперативному лечению ЗТП были: нестабильные гемодинамические показатели, нарастающая или пульсирующая периренальная гематома, выявленная при лапаротомии по поводу сочетанных повреждений; техническая невозможность определить состояние пораженной и функцию контралатеральной почки доступными диагностическими методами при явных признаках нарушения гемодинамики; повреждения V степени по классификации ААХТ.
Всем прооперированным до операции были выполнены обще-клинические анализы крови и мочи, определены уровни креатинина и мочевины плазмы крови, произведена электрокардиография, рентгенография органов грудной клетки, ультразвуковое обследование внутренних органов, экскреторная урография и/или компьютерная томография с усилением.
В последние годы в нашей клинике доступ к почке при закрытой травме осуществляли только лапаротомным способом с использованием метода контролируемой ревизии почки (а. Ниже нижней мезентериальной вены проводится вскрытие париетальной брюшины. б. Правая или левая почечные вена и артерия берутся на лигатуры в. Только после контроля над почечной веной и артерией раскрывается фасция Герота) с целью уменьшения количества нефрэктомий, уменьшения объема кровопотери и предупреждение летальных случаев по поводу кровотечения. Поскольку при раскрытии фасции Герота давление в паранефральной клетчатке уменьшается, это приводит к началу или усилению кровотечения.
Впервые трансперитонеальный доступ для выполнения нефрэктомии с контролируемой ревизией почки описали Scott и Selzman [19]. McAninch и Carroll впервые описали методику контроля почечной ножки перед вскрытием фасции Герота и на основе собственного исследования доказали, что этот метод уменьшает количество нефрэктомий с 56% до 18% [14], атакже позволяет уменьшить кровопотерю и частоту проведения нефрэктомии и, как правило, не влияет на частоту случаев возникновения послеоперационной гиперазотемии и смертности [2]. Ушивание паренхимы почки возможно в большинстве случаев.
Чиглинцев А.Ю. и Чиглинцев К.А. (рис. 3) разработали шов и получили патент на ушивание разрыва при травме почки.
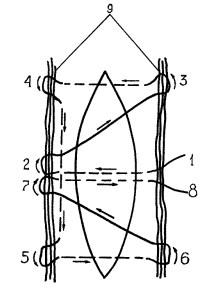
Рисунок 3. Ушивание раны почки
На расстоянии не более 1 см от края раны почки по ее середине делают вкол иглы с длинной нитью кетгута 1, проводят в глубине паренхимы почки под дном раны перпендикулярно ее оси и выводят на поверхность с противоположной стороны, где выполняют петлю 2, проводят ее диагонально на поверхности почки в обратном направлении к краю раны и образуют петлю 3, с последующим вколом, проводят в толще ткани на противоположную сторону в перпендикулярном направлении оси раны и выколом на поверхность, образуют петлю 4, проводят в толще паренхимы параллельно ране на расстоянии не более 1 см от нее, выводят на поверхность почки у края раны, образуют петлю 5, проводят лигатуру перпендикулярно оси раны под ее дном на противоположную сторону, образуют петлю 6, направляют нить диагонально на противоположную сторону раны, делают петлю 7 и вкол на расстоянии не более 0,5 см от ранее образованной петли 2, проводят нить под дном раны перпендикулярно ее оси на противоположную сторону, в образованные петли укладывают не менее трех прямых нитей кетгута 9, свободные концы лигатуры 8 и 1 связывают между собой.
Данным способом можно достичь полного сближения краев раны, обеспечить остановку кровотечения и предупредить появление полостей в ране. С использованием данного метода авторы ушили разрыв почки у 12 больных с последующими удовлетворительными клиническими результатами [1].
Результаты исследования и их обсуждение
В 1-е сутки после госпитализации прооперировано 22 (59,46%) больных, в промежутке с 24 по 72 час. с момента получения травмы 11 (29,73%) больных, позднее 3-х суток - 4 (10,81%) больных.
Органосохраняющие операции выполнены у 18 больных (48,65%).
Среди них у 15 пациентов (40,54%) проведено ушивание разрывов, эвакуация гематом, дренирование забрюшинного пространства.
Экстравазация мочи (не в результате травмы мочеточника или почечной лоханки) сопровождается значительными рваными ранами и некрозом паренхимы (> 20%), и сама по себе не является абсолютным показанием для хирургического лечения, и как правило прекращается самостоятельно в 76-87% случаев [8].
Разрывы паренхимы мы ушивали П-образными швами (Кетгут 0 или 1), предварительно ушивая дефекты полостной системы нитью с большими сроками рассасывания (викрил 3-0). Дефекты почечной паренхимы закрывали капсулой почки, при больших дефектах использовали сальник или паранефральную жировую клетчатку.
Резекцию нежизнеспособного сегмента выполнили у 3 (8,11%) пациентов. Согласно классификации ЗТП ААХТ пациенты, которым произвели органосохраняющие операции, принадлежалико II степени 5 (13,51%) пациентов, к III степени - 4 (10,81%), к IV- 11 (29,73%) пациентов.
Нефрэктомию осуществили у 19 больных ( 51,35%). Среди этих 19 пациентов на момент установления диагноза констатирована III степень тяжести у 1 (2,70%) пациента, IV степень тяжести – в 24 (64,86%) случаях, V степень – в 4 (10,81%) случаях (табл. 2).
Таблица 2. Распределение пациентов с ЗТП по степени тяжести ААХТ
| Степень тяжести | Органосохраняющие операции | Нефрэктомии | ||||
| Ушивание разрыва | Резекция нежизнеспособного сегмента | |||||
| n | % | n | % | n | % | |
| ІІ | 5 | 31,51 | - | - | - | |
| ІІІ | 3 | 8,11 | - | - | 1 | 2,70 |
| IV | 7 | 18,92 | 3 | 8,11 | 14 | 37,84 |
| V | - | - | - | - | 4 | 10,81 |
| Всего | 15 | 40,54 | 3 | 8,11 | 19 | 51,35 |
У пациентов с нестабильной гемодинамикой и тяжелой травмой почки по нашим данным и данным литературы [9], количество нефрэктомий может достигать 100%. Во время ушивания сосудов почки при травме необходим опыт хирурга и стабильная гемодинамика, при повреждении основной почечной артерии в нефрэктомии нуждаются 67-86% пациентов, при травме магистральной вены - 25-56% пациентов, когда травмируется сегментарный сосуд при правильном алгоритме действий органосохраняющие операции можно выполнить всем пациентам [4]. Однако в связи с неудовлетворительными результатами сосудистой реконструкции при удовлетворительной функции контралатеральной почки в литературе относительно редко вспоминают об органосохраняющих операциях [11].
Перед нефрэктомией следует убедиться в наличии второй функционирующей почки. Если перед операцией не удалось выполнить КТ с контрастированием или ЕУ, то интраоперационно проводится одноразовая ЭУ: техника исследования заключается в внутривенном введении контрастного вещества в дозе 2 мл / кг массы тела и осуществлении снимка через 10 мин. При этом необходимо помнить, что у пострадавшего с тяжелой сочетанной травмой и шоком при артериальном давлении ниже 80 мм. рт. ст. функция второй почки может быть резко снижена. В таких случаях приходится руководствоваться результатами осмотра и пальпации второй почки.
У всех пациентов устанавливали дренаж с целью предотвращения подтекание мочи с места дефекта. Нефростомы устанавливали у 10 (55,55%) пациентов, у 8 (45,55%) – устанавливали почечные стенты.
У 4-х (22,22%) пациентов после оперативного органосохраняющего лечения возникли осложнения в раннем и позднем послеоперационном периоде.
У одного пациента в связи с обтурацией «pig tail» на 7-й день образовалась уринома до 600 мл, которая успешно была ликвидирована перкутанным дренированием и переустановкой почечного дренажа.
Ранние осложнения проявляются уже в течение первого месяца после получения травмы и включают кровотечение, инфекционные осложнения, перинефральний абсцесс, сепсис, мочевой свищ, гипертензию и уриному. К отдаленным осложнениям относят кровотечение, гидронефроз, образование камней, хронический пиелонефрит, АГ, образование артериовенозной фистулы и псевдоаневризму
У другого пациента на 12-й день возобновилась макрогематурия, которая была ликвидирована гемостатическими препаратами.
Позднее кровотечение является частым осложнением глубоких рваных ран от коркового к мозговому слоя почки. Интервал между травмой и вторичним кровотечением составляет 2-36 дней [7].
Через несколько лет после ушивания разрыва в связи с развитием артериальной гипертензии, у еще одного пациента выявлена вторично сморщенная почка, после ушивания разрыва IV степени. Этому больному была выполнена нефрэктомия.
Пластика пиелоуретерального сегмента по Хайнс-Андерсону была произведена пациентке, которой 12 месяцев назад было проведено ушивание разрыва почки IV степени тяжести. Следовательно, оперативное лечение закрытой травмы почки является актуальной темой современной урологии, поскольку не решена единственная доктрина по классификации, абсолютных показаний и метода оперативного вмешательства ЗТП. В мировой литературе появляются сообщения о лечении закрытой травмы почки лапароскопическим методом, что является интересним и дискуссионным вопросом и требует дальнейших исследований.
Выводы
1. Учитывая большой процент осложнений у пациентов после оперативного лечения следует продолжать исследования с целью разработки показаний и уменьшения количества оперативных вмешательств.
2. Приведенный нами опыт показывает, что закрытая травма почки в основном наблюдается у пациентов трудоспособного возраста 38,5 ± 4,9 г., с частотой нефрэктомий (51,35%), что является важной медико-социальной проблемой.
Литература
1. Патент РФ №2007139337/14, 23.10.2007 Чиглинцев Александр Юльевич,Чиглинцев Кирилл Александрович. Способ ушивання раны почки // Патент Росии 2352272 C1.
2. Atala A. Preliminary vascular control for renal trauma. / A. Atala, FB Miller, JD Richardson et al. // Surg Gynecol Obstet 1991 May;172(5):386–90.
3. Baverstock R. Severe blunt renal trauma: a 7-yearretrospective review from a provincialtrauma centre./R Baverstock, R Simons, M. McLoughlin //Can J Urol2001;8: 1372–6
4. Carroll PR. Renovascular trauma: riskassessment, surgical management, and outcome./ PR Carroll, JW McAninch, P Klosterman et al. //J Trauma 1990; 30: 547– 54
5. Ersay A. Experience with renalgunshot injuries in a rural setting./A Ersay, Y Akgun.// Urology 1999;54: 972–5
6. Goff CD. Management ofrenal trauma at a rural, level I traumacenter./CD Goff, GR Collin//Am Surg1998; 64: 226
7. Heyns CF.Stab wounds associated with hematuria– a review of 67 cases./CF Heyns,DP de Klerk,ML de Kock. //J Urol 1983;130:228–31
8. Husmann DA. Major renal lacerations with a devitalized fragment following blunt abdominal trauma: a comparison between nonoperative (expectant) versus surgical management./DA Husmann, PJ Gilling, MO Perry et al. //J Urol1993; 150: 1774–7
9. Husmann DA.Attempted nonoperative management of blunt renal lacerations extending through the corticomedullary junction: the shortterm and long-term sequelae. /DA Husmann, JS Morris. // J Urol 1990; 143: 682–4
10. Kansas BT. Incidence and management of penetrating renal trauma in patients with multiorgan injury: extended experience at an inner city trauma center. /BT Kansas, MJ Eddy,JH Mydloet al. // J Urol 2004 Oct;172(4Pt1):1355-60.
11. Knudson MM.Outcome after major renovascularinjuries: a Western trauma associationmulticenter report. /MM Knudson, PB Harrison, DB Hoyt et al. // J Trauma 2000; 49:1116–22
12. Kuan JK. Renal injury mechanisms of motor vehicle collisions: analysis of the crash injury research and engineering network data set./JK Kuan, R Kaufman, JL Wright et al. J Urol 2007 Sep;178(3Pt1):935-40; discussion 940.
13. Madiba TE. Renaltrauma secondary to stab, blunt andfirearm injuries – a 5-year study. /TE Madiba, AA Haffejee,J John. // S Afr JSurg 2002; 40: 5–1012
14. McAninch JW. Renal trauma: kidney preservation through improved vascular control - a refined approach./McAninch JW, Carroll PR. //J Trauma 1982; 22: 285
15. Paparel P. The epidemiology of trauma of the genitourinary system after traffic accidents: analysis of a register of over 43,000 victims. /P Paparel, A N’Diaye, B Laumon, et al. // BJU Int 2006 Feb;97(2):338-41.
16. Qin R. Diagnosis and treatment of renal trauma in 298 patients./R Qin, P Wang, W Qin et al. // Chin J Traumatol 2002 Feb;5(1):21–3.
17. Santucci RA. Validation of the AmericanAssociation for the Surgery of Traumaorgan injury severity scale for the kidney./RA Santucci, JW McAninch,M Safir et al.// J Trauma 2001;50: 195–2009
18. Santucci RA. Evaluation and management of renal injuries: consensus statement of the renal trauma subcommittee. /RA Santucci, H Wessells, G Bartsch et al. // BJU Int 2004 May;93(7):937-54.
19. Scott RF Jr. Complications of nephrectomy: reviewof 450 patients and a description of amodification of the transperitonealapproach. /RF Scott Jr, HM Selzman.// J Urol 1966; 95: 307–12
20. Wessells H.Renalinjury and operative management in theUnited States: results of a populationbased study./ Wessells H, Suh D, Porter JR et al.//J Trauma 2003; 54: 423–30
Статья опубликована в журнале "Вестник урологии". Номер №4/2014 стр. 3-12










Комментарии