В прошлом выпуске Дайджеста урологии N3-2016 мы рассматривали вопрос материнской смертности. Младенческая смертность всегда считалась «чутким барометром» социального благополучия общества, по уровню которой, равно как и по величине продолжительности жизни, оценивают общее состояние здоровья и качество жизни населения и уровень социально-экономического развития и благополучия общества, в целом. В совокупности с уровнем материнской смертности он указывает на состояние репродуктивного здоровья населения, а также на состояние служб родовспоможения, педиатрии.
Статистика
Младенческая смертность характеризует смертность детей на первом году жизни. Смертность в возрасте до 1-го года намного превышает показатель смертности в большинстве возрастов: ее вероятность в этот период времени сопоставима с вероятностью смерти лиц, достигших 55 лет. При этом, как отмечает ВОЗ, на долю новорожденных приходится 40% всех случаев смерти детей в возрасте до пяти лет. Большинство всех случаев смерти в неонатальный период (75%) происходят на первой неделе жизни, а 25-45% из них – в течение первых 24 часов.
По классификации ВОЗ существует следующее распределение периодов младенческой смертности (рис.1):
Младенческая смертность характеризует смертность детей на первом году жизни. Смертность в возрасте до 1-го года намного превышает показатель смертности в большинстве возрастов: ее вероятность в этот период времени сопоставима с вероятностью смерти лиц, достигших 55 лет. При этом, как отмечает ВОЗ, на долю новорожденных приходится 40% всех случаев смерти детей в возрасте до пяти лет. Большинство всех случаев смерти в неонатальный период (75%) происходят на первой неделе жизни, а 25-45% из них – в течение первых 24 часов. По классификации ВОЗ существует следующее распределение периодов младенческой смертности (рис.1): перинатальный период (с 22 недели беременности по 7 сутки жизни (включая ранний неонатальный – с момента живорождения по 7 сутки – учитывая, что при расчете непосредственно неонатальной смертности в знаменателе находятся лишь родившиеся живыми, а перинатальной – все родившиеся, включая мертворожденных) поздний неонатальный период (с 8 по 28 сутки жизни) постнеонатальный период (до конца 1 года жизни)
Кроме того, отдельно выделяется период с 1 года жизни до достижения 5 лет, когда смерть классифицируется как «детская смертность».
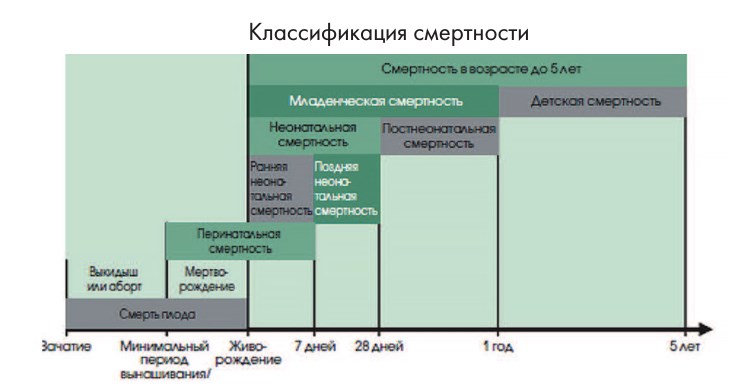
Рис. 1. Терминология для классификации случаев смерти в период беременности и в раннем детском возрасте
Вычисление показателей
Алгоритмы вычисления показателя младенческой смертности:
Формула, принятая в органах государственной статистики в РФ (рис.2):
Однако в связи с тем, что ребенок может родиться в одном календарном году (например, в декабре 2015 г.), а умереть в другом календарном году (например, в январе 2016 г.), для определения показателя используют и следующий способ расчетов рис.3): Приказом Министерства здравоохранения и социального развития РФ от 26 декабря 2008 г. N 782н "Об утверждении и порядке ведения медицинской документации, удостоверяющей случаи рождения и смерти" документами для регистрации младенческой смертности утверждены «Врачебное свидетельство о смерти» (ф. 106/у-08) и «Врачебное свидетельство перинатальной смерти» (ф. 106-2/у-08).

Рис. 2. Алгоритм вычисления коэффициента младенческой смертности, принятый в органах государственной статистики РФ

Рис. 3. Алгоритм ВОЗ вычисления коэффициента младенческой смертности по формуле Ратса
Динамика в России
В соответствии с последними данными, за первое полугодие 2015 г. показатель младенческой смертности в России достиг 6,6 на 1000 родившихся живыми. С учетом того, что данный показатель – лишь полугодовой, коэффициент действительно высок. Как отмечает глава Фонда «Здоровье» Эдуард Гаврилов, «...такого роста младенческой смертности не было даже во время экономического кризиса 2008 года и в последующие годы».
Необходимо отметить, что динамика изменения коэффициента младенческой смертности в РФ все еще не стабильна. В различные период времени ФСГС РФ отмечает как его понижения, так и повышения (рис. 4).
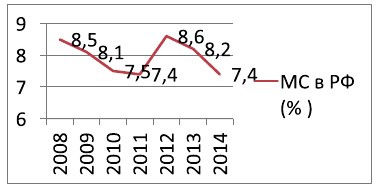
Рис. 4. Динамика изменения коэффициента младенческой смертности в РФ в период 2008-2014 гг.
К примеру, в 2014 г. показатель младенческой смертности составил 7,4 на 1000, что ниже показателя за 2013 г. – 8,2 на 1000 родившихся живыми. При этом, как прокомментировал эти данные заместитель директора по научной работе ФГБУ Научного Центра акушерства, гинекологии и перинатологии им. В.И. Кулакова Дмитрий Дегтярев, снижение показателей младенческой смертности никогда не бывает синхронным во всех регионах. Так, в первом полугодии 2013 г. показатели младенческой смертности выше среднероссийских наблюдались в 25 регионах (30,11%), в первом полугодии 2014 г. – в 16 (18,8%), а за первую половину 2015 г. повышение показателей младенческой смертности были выше среднероссийского уровня в 20 из 85 регионов, составив 23,5%.
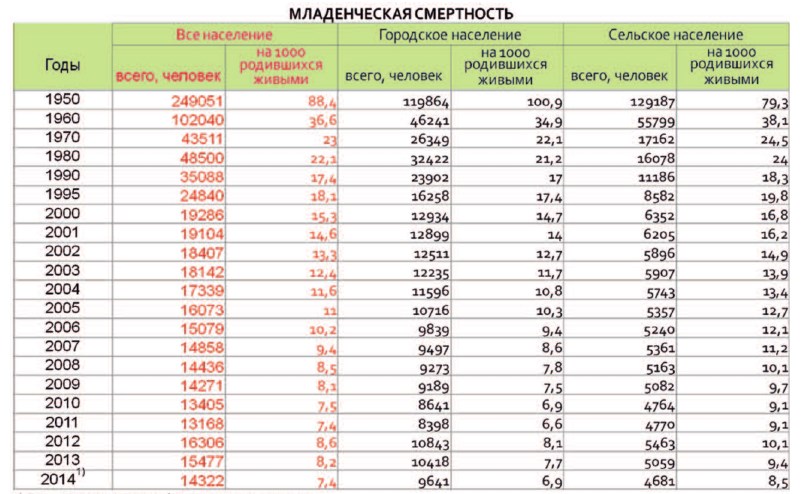
Рис. 5. Распределение по показателям младенческой смертности в РФ в зависимости от места проживания
Различен показатель младенческой смертности и в зависимости от проживания роженицы в городе или сельской местности (рис. 5). Как и в случае со статистикой ФСГС РФ по материнской смертности, показатели смертности среди сельского населения превышают показатели среди городского.
Младенческая смертность по регионам РФ
Как было отмечено выше, различны показатели младенческой смертности и по регионам. По данным ФСГС РФ о младенческой смертности по субъектам РФ за период январь-декабрь 2015 г., округа с наибольшим показателем младенческой смертности – Северо-Кавказский федеральный (11,9‰ за 2014 г. и 10,3‰ за 2015 г.) и Дальневосточный федеральный(9,1 ‰ за 2014 г. и 7,6‰ за 2015 г.). Округа по наименьшему показателю – Приволжский федеральный (7,2‰ за 2014 г. и 6,1‰ за 2015 г.) и Северозападный федеральный – (5,8‰ за 2014 г. и 5,3‰ за 2015 г.) (рис. 6)
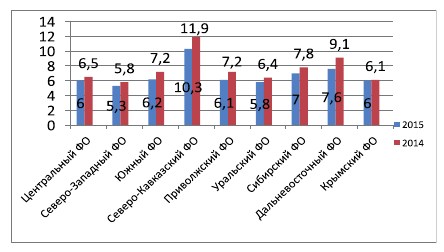
Рис. 6. Младенческая смертность по субъектам РФ в 2014 и 2015 гг.
Периоды младенческой смертности
В рамках первого года человеческой жизни, который и рассматривает показатель младенческой смертности, выделяют три периода, различных как по вероятности смерти, так и по структуру доминирующей патологии.
Перинатальный период представляет собой отрезок времени от 22-й недели беременности до конца 7-х суток внеутробной жизни. Отдельно в нем выделяются интранатальный (от времени появления регулярных родовых схваток до момента перевязки пуповины – 6-8 часов) и ранний неонатальный периоды (с момента живорождения до 7х суток жизни). Разница: при расчете неонатальной смертности в знаменателе находятся лишь родившиеся живыми, при расчете перинатальной – включая мертворожденных. Этот период – важнейшее время жизни плода и новорожденного, отличающееся наибольшим риском смерти (с учетом того, что включает детей, родившихся недоношенными). На его долю приходится до 75% смертей на первом году жизни и до 40% всех случаев детской смертности до 5 лет. Величина данного показателя – особенно при межрегиональных и межгосударственных сопоставлениях – характеризует уровень репродуктивного здоровья матери, качество ее жизни, состояние родовспоможения и многие другие аспекты медицинского и социального развития. Также считается, что при резких колебаниях показателя динамика перинатальной смертности указывает на искажения статистического учета младенческой смертности, поскольку число умерших в этот период соотносится с общим числом родившихся – как живыми, так и мертвыми.
С 2012 г. Российская Федерация перешла на регистрацию рождения по критериям ВОЗ (срок беременности 22 недели и более, масса тела при рождении ребенка 500 г и более или менее 500 г при многоплодных родах; длина тела ребенка при рождении 25 см и более – в случае, если масса тела ребенка при рождении неизвестна). Выхаживание таких детей представляет собой задачи нового уровня сложности и направляет на поиск решений для снижения плодовых потерь, инвалидности новорожденных и младенческой смертности.
Причины младенческой смертности в перинатальном периоде принято разделять на две группы:
- заболевания или состояние матери или последа, патология беременности и родов;
- заболевания и состояние плода
К первой группе причин относятся осложнения со стороны плаценты, пуповины и оболочек – преждевременная отслойка плаценты, патология пуповины и т.д.; такие осложнения беременности, как токсикозы второй половины беременности, преждевременное излитие околоплодных вод; непосредственно осложнения родов и родоразрешения.
Причинами перинатальной смертности со стороны ребенка в развивающихся странах являются: по 22,5% – асфиксия и родовая травма, 12,7% – врожденные пороки развития, 1,4% – инфекции. Развитые страны имеют более высокий удельный вес врожденных аномалий и более низкий – интранатальных причин и инфекции.
Неонатальный период – период жизни ребенка от момента рождения до достижения им 28 дней. В рамках неонатального периода выделяют два: ранний (1-я неделя жизни) и поздний (2-я – 4-я недели), которым соответствуют понятия и показатели ранней и поздней неонатальной смертности.
Основными причинами неонатальной смертности являются: врожденные пороки развития, родовые травмы, пневмонии новорожденных (исключая врожденную). Соотношение этих причин различается в зависимости от уровня жизни и состояния здравоохранения в части родовспоможения. Принципиальной особенностью младенческой смертности в России, качественно отличающей ее от показателей ЕС, является устойчивая тенденция снижения доли неонатальной смертности в пользу увеличения постнеонатальной. Эта особенность динамики показателя обусловлена т.н. «недорегистрацией» умерших новорожденных. Основные способы занижения показателя младенческой смертности – «переброс» умерших детей в мертворожденные, не учитываемые в государственной статистике, или отнесение умершего ребенка к нерегистрируемым в ЗАГСе «плодам» («выкидышам», к которым в отечественной медицине – до 2011 г. включительно – относились прерывания беременности в сроке до 27 полных недель). На практике эти два «механизма» выявляются на основании очевидных структурных диспропорций числа живои мертворожденных, а также по диссоциации весовой структуры умерших – исчезновению детей пограничной массы тела (1000-1499г), «перебрасываемых» в нерегистрируемые «плоды».
Третьим периодом, который выделяется в рамках первого года жизни, является постнеонатальный – начиная с 29-го дня жизни и до достижения 1 года, для которого рассчитывается соответствующий ему показатель постнеонатальной смертности. Среди основных причин постнеонатальной смертности находятся врожденные аномалии, болезни органов дыхания, внешние причины. К последним относятся качество ухода и питания, своевременность оказания педиатрической помощи, травмы.
Динамика – исторические факты
Минувшее столетие во всем мире ознаменовалось значительным снижением младенческой смертности. Если в начале ХХ в. в Норвегии умирал, не дожив до года, каждый двенадцатый-тринадцатый новорожденный, во Франции – каждый седьмой, в Германии – каждый пятый, в России – каждый четвертый, то в период с середины до окончания ХХ в. показатели младенческой смертности небывало снизились.
Однако изменения происходили с переменным успехом. В начале XX в. показатели младенческой смертности в России были крайне высоки: в 1901 г. доля умерших в этом возрасте составляла 40,5%, постепенно снижаясь до 38% в 1910 г. В этот период российские показатели превышали соответствующие данные в развитых странах в 1,5-3 раза. Основными причинами младенческой смертности в начале XX в. были желудочно-кишечные и инфекционные заболевания, болезни органов дыхания. Во многом её столь высокий уровень был связан и с особенностями вскармливания грудных детей в русских семьях, где традиционно было принято едва ли не с первых дней жизни давать ребенку прикорм или же полностью лишать его грудного молока, оставлять без матери на попечении детей-подростков или стариков.
Также причинами высокой смертности были неразвитость системы медицинской помощи и родовспоможения, сложная санитарная обстановка труда, быта и жилищных условий, отсутствие знаний по гигиене, низкая грамотность населения. В России отсутствовало какое-либо законодательство об охране материнства и детства, существовавшее во многих европейских странах уже длительное время. В 1920х гг. в результате реформ здравоохранения по принятию и реализации законодательных актов и декретов об охране материнства и детства, по развитию системы родовспоможения и медицинской помощи матери и ребенку, по созданию инфраструктуры для ухода за детьми (молочные кухни, ясли, патронажная система, приюты для грудных детей), по проведению санитарно-просветительской работы как составной части культурной революции, было достигнуто снижение младенческой и материнской смертности. В 1926 г. российский показатель смертности детей до 1 года составил 188 на 1 000 родившихся, т. е. за первую четверть XX века сократившись почти на треть.
1930е гг. характеризуются вновь колебанием уровня младенческой смертности в силу влияющих экономических и социальных причин. Происходило свертывание НЭПа, начался процесс индустриализации и коллективизации сельского хозяйства, что способствовало росту показателей до уровня первого десятилетия XX века. В 1933 г. был достигнут высочайший уровень младенческой смертности – 295,1‰ – во многом из-за массового голода населения, и лишь к концу 1930х гг. стал вновь устойчиво сокращаться. Основной тому причиной стала реализация мер по охране материнства и детства, рост санитарной грамотности населения, улучшение качества медицинской помощи.
После Великой Отечественной войны вновь происходили улучшения показателей. В первую очередь, это связано с появлением и использованием при лечении желудочно-кишечных инфекций и пневмоний антибиотиков и сульфаниламидных препаратов, которые привели к значительному сокращению смертности детей до 1 года от болезней органов дыхания и инфекционных заболеваний. В итоге, в 1946 г. коэффициент младенческой смертности в России составил 124,0‰ по сравнению с 205,2‰ в 1940 г. А к середине 1960х гг. смертность на первом году жизни снизилась в стране еще в 5 раз: до 26,6‰ в 1965 г.
Сокращение младенческой смертности продолжалось и в дальнейшем. Начиная с 1960х гг до конца ХХ в. ее уровень снизился в 2,5 раза. Однако это снижение неоднократно прерывалось периодами возрастания: в 1971−1976, 1984, 1987, 1990−1993 и 1999 гг. Весомым был рост показателя в 1990−1993 гг. с 17,4 до 19,9‰, что связано с переходом с 1 января 1993 г. на рекомендованные ВОЗ определения живорождения.
На Всемирной встрече на высшем уровне в интересах детей, состоявшейся в 1990 г., первая из согласованных целей касалась существенного сокращения смертности младенцев и детей в возрасте до 5 лет. В дальнейшем существенный акцент на этом был сделан в обязательствах, принятых в итоговом документе «Мир, пригодный для жизни детей» в ходе специальной сессии Генеральной Ассамблеи ООН по положению детей в 2002 г.. Кроме того, начиная с 2000 г. сокращение детской смертности на 2/3 к 2015 г. входило в список Целей развития тысячелетия ООН. И, в соответствии с опубликованным докладом о ЦРТ за 2015 г., коэффициент смертности среди детей в возрасте до пяти лет во всем мире снизился более чем наполовину, сократившись с 90 до 43 смертей на 1 000 живорождений за период 1990–2015 гг.
В настоящее время, как упоминалось в начале данной работы, показатели младенческой смертности не стабильны, но по сравнению с XX в. динамика, безусловно, положительна. По данным ФСГС РФ в 2014 г. коэффициент младенческой смертности составит 7,4, хотя показатели 2015 г., судя по данным за первое полугодие, скорее всего, будут более высоки. В соответствии с анализом существующих проблем для снижения младенческой смертности, являющегося одной из целей «Стратегии развития здравоохранения РФ до 2020 года» можно выдвинуть следующие положения:
- обеспечение равного доступа к высококвалифицированной специализированной помощи независимо от проживания в городской или сельской местности путем регионализации помощи;
- уровневая система оказания перинатальной помощи
- расширение сети перинатальных центров с возможностями оказания оптимальной помощи тяжелобольным и крайне незрелым недоношенным детям
- обеспечение равнодоступной высокотехнологичной помощи беременным и роженицам высокого риска;
- обеспечение полноценного обследования потенциальных родителей на предмет врожденных заболеваний и возможных патологий будущего плода;
- повышение качества и регулярности наблюдения беременных для своевременного направления в учреждения необходимого функционального уровня, соответствующего состоянию здоровья женщины, состоянию плода, характеру течения беременности и предполагаемым срокам родоразрешения;
- мониторинг эффективности и своевременности госпитализации с соблюдением принципов регионализации; развитие экстренной транспортной службы для беременных, рожениц и новорожденных;
- обеспечение условий для непрерывного медицинского образования и повышения квалификации кадров;
- повсеместный анализ причин перинатальной смертности (включая мертворождения) отдельно для доношенных и недоношенных детей с целью выявления существующих резервов снижения перинатальных потерь;
- повышение репродуктивного образования российской молодежи и развитие соответствующего менталитета будущих родителей, основанного на ответственном отношении к собственному здоровью.
Несомненно, строгое следование рекомендациям на всех этапах позволит снизить уровень младенческой смертности уже в обозримом будущем.
М.П. Перова
Член Ассоциации медицинских журналистов







Комментарии