Перепанова Т.С.
НИИ урологии и интервенционной радиологии имени Н. А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Увеличивающийся уровень антимикробной резистентности у микроорганизмов является одной из важных проблем здравоохранения. Основной причиной этого является повсеместное применение антибиотиков [1]. ВОЗ сигнализирует о росте антимикробной резистентности вместе с неуклонным снижением открытий новых антимикробных препаратов, как большой угрозе здоровью в текущем десятилетии. Чтобы контролировать антимикробную резистентность, необходимо более рационально использовать существующие препараты [2].
Инфекция нижних мочевых путей (ИМП) или бактериальный цистит является широко распространенным заболеванием, причем женщина, с впервые возникшими симптомами цистита, как правило, не обращается к врачу и принимает антимикробные препараты по совету соседки, матери, подружки или работника аптеки. При каждом последующем эпизоде цистита пациентка принимает антимикробные препараты по своему выбору, самостоятельно или по совету врача, который (хочется надеяться) следует российским или европейским рекомендациям по антимикробной терапии урологической инфекции.
По последним рекомендациям препаратами первого выбора при лечении бактериального цистита являются фосфомицина трометамол и нитрофураны [3]. Препараты разработаты довольно давно, применяются в клинической практике от 30 до 60 лет, но при этом сохраняют эффективность благодаря хорошей к ним чувствительности уропатогенной кишечной палочки - основного возбудителя цистита по всем международным и российским исследованиям [4]. Применение альтернативных антибактериальных препаратов, таких как фторхинолоны и цефалоспорины III поколения привели к широкому распространению серьезных нежелательных побочных реакция (НПР) на препараты и резистентности к ним, особенно за счет выработки бета-лактамаз широкого спектра действия (БЛРС). Экспрессия БЛРС уропатогенами распространяет устойчивость не только к фторхинолонам и цефалоспоринам III поколения, но также и к тетрациклинам, аминогликозидам, три-метоприм/ сульфаметоксазолу. Резистентные штаммы уропатогенов из амбулаторной среды попадают в стационары и наоборот.
Антимикробные препараты крайне эффективны в уменьшении риска рецидивов ИМП у женщин [5]. В то же время необходимо соизмерять боль и дискомфорт при ИМП со стоимостью антимикробных препаратов и риском развития НПР и резистентности микроорганизмов при частом применении антимикробных препаратов [6]. Длительная антибактериальная профилактика, пре- и посткоитальное мочеиспускание и самолечение являются тремя общепринятыми подходами для профилактики. Выбор среди этих подходов зависит от предпочтений пациента, культуры и характера предшествующей инфекции.
Нитрофураны очень эффективны при острых инфекциях, в основном, в мочевых путях,создавая низкую концентрацию препарата в тканях, они не вызывают бактериальную резистентность так быстро, как другие антибиотики.
Использование длительной низкодозовой антимикробной профилактики связано с 95% уровнем уменьшения инфекции [7,8]. В метаанализе Кохрейновской библиотеки проанализировано 10 исследований о лечении 430 женщин с ИМП [5]. Было сделано заключение, что через год уровень рецидивов уменьшался с 0-0,9 в группе лечения, против 0,8-3,6 в группе плацебо. Относительный риск одного рецидива составил 0,21 (95% CI:0,13-0,33). Замечено, что нет различий между длительной и посткоитальной профилактикой. Нет заключительных доказательств выбора лучшего антимикробного препарата, длительности лечения, схем дозирования и самих доз [5]. Большинство Guidelines рекомендует начальные 3-6 месячные курсы лечения нитрофуранами [9].
«Старые» антимикробные препараты, такие как нитрофураны, используются недостаточно, как в первичном, так и во вторичном звеньях здравоохранения, что ведет к ненужным затратам и уменьшает репертуар антибиотиков «последнего резерва». Поэтому, необходима переоценка эффективности и побочных эффектов старых, уже много лет известных нам антимикробных препаратов, таких, как нитрофураны. Весьма актуально определить - действительно ли мы все еще можем использовать антибиотики в амбулаторной практике без риска низкой эффективности и/или большого уровня нежелательных побочных действий препарата [10].
Однако на практике имеется предвзятое отношение к нитрофуранам. Многие врачи думают, что нитрофураны могут быть опасными, потому что большинство из них наблюдали по меньшей мере, хоть один случай сильной легочной реакции или печеночной токсичности, в то же время необходимо понимать, что при применении препарата, который действительно лечит, у большого числа пациентов, иногда встречаются очень редкие сильные побочные эффекты. К тому же, некоторые врачи могут думать, что лучше прописать новый препарат вместо этого «старого» препарата, который применяется для лечения ИМП с 1950-х годов.
T.J. Verheij, S.E. Geerlings, проведя систематический анализ публикаций на эту тему, оценили качество работ и нашли, что только в 5 из 26 включенных исследований были хорошего и беспристрастного качества. Они сделали заключение, что доказательства не убедительные так как большое число исследований страдает от методологических дефектов, что затрудняет интерпретацию этих результатов [11]. Многие исследования сделаны много лет назад, но «старый» - не означает неэффективный и необходимо использовать эту информацию.
АНТИМИКРОБНЫЕ ПРЕПАРАТЫ ГРУППЫ НИТРОФУРАНОВ
Несмотря на более чем 60-летний опыт применения в клинической практике, нитрофураны остаются одними из приоритетных препаратов для лечения и профилактики урогенитальной инфекции. Попрежнему для лечения инфекции мочевых путей и урогенитальной инфекции применяются нитрофурантоин (фурадонин), фуразидин (фурагин), нифурател (макмирор). Основным достоинством этой группы антимикробных препаратов является медленное развитие к ним резистентности у возбудителей урогенитальной инфекции. Однако, учитывая особенности фармакокинетики препаратов, у них есть определенные показания для клинического применения. Нитрофураны не обеспечивают необходимых терапевтических концентраций в крови и тканях, быстро выводятся из организма путем клубочковой фильтрации. Период полувыведения из крови колеблется в пределах 60 минут. Терапевтические уровни препаратов достигаются только в моче и в содержимом кишечника [12]. Из группы нитрофуранов наиболее высокие концентрации в моче достигаются у нитрофурантоина и фуразидина, поэтому они показаны для лечения инфекции мочевых путей. Большой интерес в настоящее время представляет нифурател для лечения острого и рецидивирующего цистита, особенно посткоитального, когда имеется явная связь обострений цистита с микрофлорой влагалища.
Нитрофураны действуют даже в малых дозах и они не вызывают образования устойчивых штаммов. В зависимости от концентрации они оказывают бактериостатический или бактериоцидный эффект [13]. Нитрофураны активны против широкого круга бактерий, включая стафилококки, стрептококки, энтерококки, коринебактерии, клостридии и многие энтеробактерии (E.coli, Klebsiellapn) [14]. Устойчивы к ним: Serratia marcescens, Pseudomonas aeruginosa, Proteus spp., Providencia spp., Acinetobacter spp. Нитрофураны менее активны в щелочной среде, но этот феномен не связан с уреаза-продукцией целевых микроорганизмов. Они также активны против штаммов Helicobacter pylori.
Механизм действия 5-нитрофурановых производных
Нитрофураны являются химиотерапевтическими препаратами. Противомикробными свойствами обладают только соединения, содержащие нитрогруппу (NO2) строго в положении 5-го фуранового цикла. Нитрогруппа имеет антимикробные свойства и является решающим элементом химических формул нитрофуранов, нитроимидазола, хлорамфеникола и 6-нитропроизводных хинолона.
Активный фрагмент представляет собой 5-нитро-2-фурил, который может быть активирован биологическим восстановлением нитрогруппы до гидроксиламиногруппы. Эти соединения должны быть активированы до опосредования его цитотоксических эффектов. В результате многих химических реакций под влиянием разных ферментов образуются супероксидные анионы. Свободные радикалы могут легко реагировать с клеточными макромолекулами, именно они несут прямую ответственность за антибактериальное действие. В результате наблюдается окисление липидов, повреждение клеточной мембраны, инактивация фермента и, наконец, фрагментация последовательности ДНК, проще говоря, являясь акцепторами кислорода, нитрофураны нарушают процесс клеточного дыхания бактерий, ингибируют биосинтез нуклеиновых кислот.
Токсичность и побочные действия
Многие нитрофураны являются мутагенными. Однако терапевтическое использование нитрофуранов в течение многих лет показало, что нет доказательств вредного действия и, действительно, нитрофураны многими рассматриваются как препараты выбора для лечения бактериурии у беременных. Нитрофураны имеют побочные эффекты как класс - они вызывают тошноту, также они могут вызвать гемолиз у пациентов с дефицитом глюкозо-6-фосфат-дегид-рогеназы.
Безопасность нитрофуранов
L. Holmberg и соавт. приводят данные эпидемиологических исследований, свидетельствующих о частых сообщениях (10-12% от всех сообщений о побочных реакциях), связанных с применением лекарственных средств, поступивших в Шведский комитет по нежелательным побочным реакциям (НПР) на лекарственные средства [15,16] . Чаще всего отмечены острые и хронические реакции со стороны легких (примерно 42%) и желудочнокишечные расстройства в виде тошноты, рвоты (около 30%). Единичные сообщения касались нейропатии, печеночных реакций и нарушений со стороны крови. В мета-анализе X. Albert отмечены нежелательные побочные реакции в виде вагинального и орального кандидиаза и желудочно-кишечные симптомы [5].
В когортных исследованиях серьезные побочные эффекты, такие, как фиброз легких или осложнения со стороны печени, описаны только у пациентов, длительное время применявших препараты. Вполне возможно, что имеет место занижение отчетности по НПР, однако во всех руководствах по профилактике рецидивов мочевой инфекции рекомендовано применять нитрофураны не более 6-12 мес.
НИТРОФУРАНТОИН
Среди нитрофуранов лучше изучен нитрофурантоин. Он представляет собой синтетическое соединение только для перорального применения. Имеется три композиции в зависимости от их кристаллической природы: микрокристаллической, макрокристаллической и с замедленным высвобождением активного вещества, содержащим комбинацию двух композиций. Считается, что макрокристаллическая форма высвобождается устойчивее и в более предсказуемой манере, и дает меньшее число побочных реакций, тошноту. Однако фармакокинетические и клинические исследования доказательств по этому утверждению не очень убедительные [17,18]. Нитрофурантоин слегка растворим в воде, но лучше растворим в щелочи. Растворимость в этаноле умеренная, но хорошо растворяется в диметилформамиде или ацетоне.
Антимикробная активность хорошая против почти всех известных уропатогенов, за исключением Proteus mirabilis. Обладает бактерицидным действием. Постантибиотический эффект отмечен в течение 1,5 часов двух минимально ингибирующих концентраций E.coli. Отмечена противодействующая активность in vitro с налидиксовой кислотой и другими хинолонами.
Нитрофурантоин - один из самых старых антимикробных препаратов, но, тем не менее, уровень резистентности к нему остается невысоким в течение нескольких десятилетий. В России он составляет 1,2-4,3% в зависимости от популяции пациентов [4]. Медленное развитие резистентности связано с наличием нескольких механизмов действия препарата, поэтому для ее прогрессирования у бактерии должны одновременно развиться сразу несколько мутаций. Однако необходимо помнить, что чрезмерно широкое применение нитрофурантоина при лечении острых циститов неоправданно в связи со сравнительно высокой частотой возникновения нежелательных лекарственных реакций на этот препарат, в первую очередь, острых и хронических легочных синдромов, которые часто наблюдаются в пожилом возрасте. Также нитрофурантоин может стать причиной лекарственно-индуцированного гепатита [19]. Тем не менее, тяжелые нежелательные явления фактически не отмечаются при длительном применении нитрофурантоина в низких дозах для профилактики рецидивов ИМП у женщин [20,21]. Рекомендуемые доза и продолжительность лечения неосложненного острого цистита нитрофурантои- ном составляют 50-100 мг х 4 раза в день, 5-7 дней для острой инфекции, 50-100 мг на ночь - для профилактики рецидивов ИМП [22, 23].
Механизм действия нитрофурантоина осуществляется через бактериальные флавопротеины к реактивным промежуточным звеньям, которые инактивируют или изменяют бактериальные рибосомные белки и другие связанные макромолекулы [24]. Эта активность обеспечена двумя типами энзимов у E.coli, которые включают как кисло- род-нечувствительные, так и кисло- род-чувствительные энзимы, они кодируются как nfsA и nfsB. Возможны несколько механизмов резистентности к нитрофурантоину, включая мутации в nfsA и nfsB генах и наличие генов эффлюксной помпы - oqxAB ген [25].
Максимальная концентрация нитрофурантоина в крови достигает 2,5 мкг/мл. Период полувыведения из плазмы крови составляет 20 минут. У пациентов с почечной недостаточностью концентрация препарата в плазме крови увеличивается до 5-6 мкг/мл, что может привести к нежелательным побочным действиям препарата, особенно у пациентов с периферической нейропатией (табл.1).
Несмотря на то что, нитрофурантоин во многих странах используется долгое время, появление резистентности к нему у клинических изолятов Escherichia coli встречается относительно редко [26]. Однако, учитывая увеличение потребления нитрофуранов, необходимо усилить бдительность в наблюдении за резистентностью. Недавние исследования показали, что мутации в генах nfsA и nfsB ведут к появлению резистентности E.coli к нитрофурантоину.
Одним из механизмов резистентности является уменьшение активности нитроредуктазы в целевых микроорганизмах. Имеется перекрестная резистентность внутри группы нитрофуранов.
Таблица 1. Фармакокинетика нитрофурантоина
| Пероральная абсорбция | > 95% |
|---|---|
| C max 100 мг перорально | < 2 мг/л через 1-4 часа |
| Период полувыведения из плазмы | 0,5-1 час |
| Обьем распределения | 0.6 л/кг |
| Связь с белками плазмы | 60-70 % |
Абсорбция
Всасывание происходит в основном в проксимальном отделе тонкого кишечника, что обьясняет, почему пик плазменной концентрации может не достигаться долго (в течение 4 часов), и он не вызывает селекцию резистентных микроорганизмов в фекалиях и влагалище. Рекомендации о приеме препарата вместе с едой могут быть мотивированы уменьшением тошноты, чем увеличением биодоступности. Он лучше работает в кислой моче, поэтому пациентам необходимо советовать не принимать конкурентные подщелачивающие препараты.
Распределение
Уровень в сыворотке крови низкий преимущественно вследствие экстенсивного метаболизма и короткого периода полувыведения. Тканевые концентрации также низкие для адекватного лечения системной инфекции, включая пиелонефрит, хотя были хорошие результаты при внутривенном введении, который раньше был доступен. Незначительные концентрации найдены в грудном молоке и только небольшое количество проходит через плаценту.
Метаболизм и экскреция
Около 20% дозы экскретируется в микробиологически активной форме в мочу. Это достаточная ингибиторная концентрация против уропатогенов в течение 6 часов. 17% дозы экскретируются в неактивной форме, представляющей аминофу- рантоин. В случае снижения функции почек (скорость клубочковой фильтрации менее 45 мл/мин/ 1,73 м2 )нитрофурантоин не рекомендован к применению, так как не достигает минимальной ингибирующей концентрации (МИК) в моче.
Токсичность и побочные действия
Наиболее часто встречается тошнота, которая может комбинироваться с анорексией или рвотой. Эти побочные реакции встречаются почти у 30% пациентов, получавших микрокристаллическую форму, что приводит к прекращению лечения у 10% пациентов. Частота тошноты сокращается наполовину при приеме макрокристаллической формы. Тошнота возникает вследствие прямого действия на центр тошноты, что обычно наблюдают в начале курса лечения, и может быть уменьшена, если принимать препарат с едой и молоком. При анализе 128 миллионов курсов лечения выявлены НПР в следующих процентах: легочные - 0,001%, печеночные - 0,0003%, неврологические - 0,0007%, гематологические - 0,0004%. Большинство из них носит характер гиперчувствительных реакций [27].
Имеется два вида легочных реакций. Наиболее часто наблюдаются острые реакции, начинающиеся через 5-10 дней от первой дозы или в течение нескольких часов после повторной дозы. Симптомы могут быть похожи на астму, трахеобронхит или пневмонию, и обычно, разрешаются через 2 дня. Может наблюдаться эозинофилия. Подострые или хронические реакции часто относятся к пневмонитам, имеют более постепенное начало и разрешаются медленно (при отмене препарата). Длительная одышка и кашель могут сопровождать фиброз легочной ткани. Печеночные реакции обычно хронические, проявляются как хронически активный гепатит, иногда как цирроз, и встречаются после длительного применения. Прогноз хороший, но выздоровление может продолжаться несколько месяцев. Периферическая нейропатия наблюдается, в основном, у пациентов с предсуществующей нарушенной функцией почек. Прогноз зависит от выраженности симптомов. В отличие от печеночных и легочных эффектов, которые возникают вследствие иммунологических нарушений, неврологические эффекты скорее всего происходят от прямого токсического эффекта [22]. Нитрофурантоин может вызывать гемолиз у пациентов с недостатком глюкозо-6-фосфат дегидрогеназы.
M. Uhari, M. Nuutinen, J. Turti- nen на основе анализа данных за 1976-1985 гг. длительного применения нитрофурантоина у детей сделали вывод о безопасности его применения. Жизнено опасных НПР не наблюдалось, некоторые пациенты отметили только тошноту и рвоту. В группе детей с рецидивирующей ИМП наблюдали только несколько случаев сыпи, тошноты или рвоты. Все симптомы исчезли после отмены препарата [28].
На фоне приема нитрофурантоина наблюдались единичные случаи лекарственного гепатита, холестатической желтухи и некроза печени, носившие обратимый характер после отмены препарата.
Следует обратить внимание также на то, что нитрофурантоин, рекомендованный для терапии инфекций нижних отделов мочевых путей, доступен в России только в микрокристаллическом виде, тогда как все клинические исследования проводились с его макрокристаллической формой. Однако W. Brumfitt и соавт. провели анализ применения макро- и микрокристаллического нитрофурантоина при длительной профилактике рецидивов ИМП с 1972 по 1992 гг. [17]. Применяли 3 схемы профилактики - в группе А (N 43) пациентки принимали микрокристаллический нитрофурантоин в дозе 50 мг х 2 раза в день, в группе В (N 110)-100 мг макрокристаллического нитрофурантоина (1 раз в день перед сном) и в группе С (N 66) макрокристаллический нитрофурантоин в дозе 50 мг перед сном. У большинства пациенток улучшение достигнуто через 6 месяцев лечения, у 84% пациенток рецидивов не было. Не отмечено различий в эффективности лечения между тремя группами. Число симптоматических эпизодов уменьшилось в 5,4 раза. В группе А 25,6% пациентов преждевременно прекратили лечение из-за побочных эффектов любого типа, тогда как в группе макрокристаллического нитрофурантоина - только 13% (р < 0,01). У пациентов пожилого возраста отмечено не больше НПР, чем у молодых. Ни одного жизнеугрожающего побочного эффекта не отмечено. Анализ фекальной флоры не показал повышенного роста нитрофурантоин-резистентных бактерий и элиминации чувствительных колиформ. Также и S. Kalowski с соавт. при проведении сравнительного исследования микро- и макрокристаллического нитрофурантоина не выявили различий в эффективности лечения хронических ИМП [18].
Последние работы 2018 г. показали, что в отличие от ципрофлоксацина лечение нитрофурантоином не оказывало влияния на распространенность ни ципрофлоксацин-резистентных штаммов, ни штаммов, продуцирующих БЛРС [29] . В систематическом обзоре 2017 г. проведен анализ 26 контролируемых исследований, включающих 3052 пациентов и 16 популяционных когортных исследований на выявление токсичности [30]. В целом, качество исследований признано плохим с высоким риском предвзятости. При сравнении с группами пациентов, не получавших профилактики, нитрофурантоин был эффективным в предотвращении ИМП (отношение риска 0,38 в пользу нитрофурантоина, 95% доверительный интервал, 0,30-0,48). Профилактическая эффективность нитрофурантоина выше, чем мете- намина гиппурата и сравнима с другими антибиотиками. При сравнении с пациентами, получавшими другие антимикробные препараты, у тех, кто получал нитрофурантоин был увеличенный риск 2,24 (95%CI 1,77-2,83) для несерьезных побочных реакций. Только у одного пациента из всех контролируемых исследований отмечен сильный побочный эффект (интерстициальная пневмония). В когортных исследованиях частота серьезных побочных реакций равна 0,02-1,5 на 1000 пациентов. Риск сильной токсичности увеличивается с длительностью применения нитрофурантоина.
В Кохрейновском систематическом обзоре 19 исследований по профилактике рецидивов цистита было показано, что ежедневный прием или прием 3 раза в неделю антимикробных препаратов в низкой дозе значительно уменьшает риск рецидива инфекций до 85%, с 0,8-3,6 до 0-0,9 случаев в год. Эффективность разных антимикробных препаратов одинакова.
При профилактике рецидивов цистита у женщин период ремиссии был длиннее у пациентов, принимавших нитрофурантоин, по сравнению с цефалексином - 108 и 92 дня соответственно [31].
Широко и эффективно используется нитрофурантоин в детской практике при лечении рецидивирующей инфекции мочевых путей [32-35]. Эффективность нитрофурантоина при профилактике рецидивов ИМП подтвердили в своих исследования T.A. Stamey и W.E. Stamm [36,37]. В метаанализе G. Williams показан эффект длительного (10-52 недели) применения антибактериальных препаратов, который превосходит плацебо, таким образом обоснованы рекомендации по использованию данного метода терапии [38].
НИФУРАТЕЛ
Нифурател - химиотерапевтический препарат (5 [(метилтио)- метил]-3[(5-нитрофурфурилиден) амино]-2-оксазолидинон. Обладает активностью в отношении E.coli, Klebsiella spp., Enterobacter spp, Enterococcus spp., Staphylococcus spp., Streptococcusfaecalis, Proteus mirabilis, Citrobacter spp., Shigella spp., Bacillus subtilis, Salmonella spp. и др. с минимально ингибирующей концентрацией (МИК), составляющей 2,550 мкг/мл; выраженной трихомона- цидной активностью, также активен in vitro в отношении грибов с МИК в отношении Candida albicans 500 мкг/мл [39]. In vitro нифурател ингибировал T.vaginalis в концентрации 0,25 мкг/мл. Обладает активностью в отношении представителей семейства Mollicutes, и, в частности, против Ureaplasma urealyticum, значения МИК составили 31,2-125 мкг/мл для M. pneumoniae; 15,6-125 для M. hominis и 62,2-125 для U. Urealyticum (рис. 1) [40].
Активность в отношении три- хомонад практически не отличается от таковой у метронидазола, нифу- рател ингибирует почти 100% штаммов в концентрациях от 0,1 до 10 мкг/мл. Также ингибирует Bac- teroidesfragilis и Clostridium perfrin- gens, хотя и в меньшей степени, чем метронидазол [41].
Нифурател не обладает активностью в отношении Lactobacillus spp. Это положительный факт для препарата, который применяется для лечения вагинальной и мочевой инфекции, не вызывая дисбиоза кишечника и влагалища, а также изменения рН влагалища. [42].
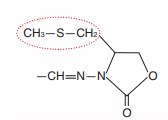 |
Нифурател (Макмирор) производное нитрофурана с антибактериальными (Е.соН, Klebsiella spp., Enterococcus spp., Staphylococcus spp., Proteus mirabilis и dp.), противогрибковыми (Candida albicans) и противопротозойными свойствами |
|
|
Нифурател в России выпускается в виде таблеток, 200 мг, и в виде вагинальных лекарственных форм, в комбинации с нистатитом (капсулы и крем). Плохо растворим в воде и ацетоне. Легко растворим в диметилформамиде. Антимикробная активность более широка, чем у нитрофурантоина. Фармакокинетические показатели нифуратела представлены в таблице 2.
Таблица 2. Фармакокинетика нифуратела
| Пероральная абсорбция | Неизвестно |
|---|---|
| C max 200 мг перорально | 0,005-0,02 мг/л через 2 часа |
| Период полувыведения из плазмы | 2,75 час |
| Обьем распределения | 15 л |
| Связь с белками плазмы | 30% |
Антибактериальная активность в моче обусловлена активными метаболитами. При использовании вагинальных суппозиториев нет системной абсорбции или она небольшая.
При инфекциях нижних мочевых путей дозы взрослым перорально 200-400 мг 3 раза в день. В литературе имеются данные о применении нифуратела при остром неосложненном цистите 400 мг 3 раза в день в первые 1-2 суток с дальнейшим переходом на поддерживающую терапевтическую дозу 200 мг 3 раза в день в последующие 3-4 дня [43,44].
R.N. Gruneberg в своем исследовании сравнивал бактериологические параметры нифуратела с нитро- фурантоином в отношении 409 уропатогенов ( E.coli, P.mirabilis, Klebsiella spp, E. faecalis, P aeruginosa, Staphylococci ) [45]. Минимально ингибирующие концентрации у нифуратела были ниже, чем у нитрофурантоина. Бактерицидные концентрации составили 3,23 для нитрофурантоина против 3,16 для нифуратела. Выраженный бактерицидный эффект для обоих препаратов наблюдали при рН=7, различий в степени выраженности их бактерицидного действия выявлено не было.
Y.M.T. Hamilton-Miller с соавт. исследовали активность пяти препаратов нитрофуранового ряда (нитрофурантоин, нифурател, нитрофуразон, фуразолидон, SQ 18,506) в отношении 201 микробного штамма [46]. E.coli, Enterococcus faecalis, micrococci, Staphylococcus epidermidis были чувствительны ко всем 5 соединениям. Наиболее активными были фуразолидон и SQ 18,506. Штаммы Proteus spp, Providentia stuartii, P.aeruginosa обладали рези стентностью. Нифурател ингибировал несколько штаммов Candida albicans. В целом, антимикробные свойства нифуратела превосходили таковые у нитрофурантоина.
F. Dubini, P. Furneri исследовали активность нифуратела против возбудителей инфекций, передаваемых половым путем: Ghlamydia trachomatis, Micoplasma hominis, Micoplasma pneumoniae, Candida, Haemophilus vaginalis, Trichomonas vaginalis [47]. Нифурател обладал выраженным ингибирующим действием в отношении Chlamydia trachomatis. Отмечено ин-гибирование типичных внутриклеточных включений в концентрациях от 15,6 до 62,5 мкг/мл, что в 30 и 8 раз, соответственно, ниже цитотоксической дозы для данных клеток (цитопатогенный эффект при дозе 500 мкг/мл).
W. Mendling, F. Mailland в 2002 году отметили сильную антитрихомонадную активность нифуратела, равную метронидазолу, но в отличие от него, обладающему широким антибактериальным спектром активности, включающим грам-отрицательные и грам-положительные микроорганизмы, а также активность против Chlamydia trachomatis и Mycoplasma spp., Candida spp. и мицеты [48]. Нифурател имеет очень низкий токсикологический профиль, практически не токсичен в остром тесте у мышей и крыс и хорошо переносится при повторном пероральном и вагинальном приемах. Нифурател не обладает тератогенным эффектом. Сравнение ранних и недавних клинических исследований подтвердило, что в противоположность метронидазолу, нет сообщений о развитии резистентности к нифурателу. Препарат может применяться у беременных, так как у него не отмечено тератогенных эффектов. Более того, у пациенток с вульвагинальной инфекцией нифурател показывает благоприятное соотношение риск/польза [49].
При взаимодействии нифуратела с алкоголем возможны дисульфирам-подобные реакции. Из нежелательных побочных реакций, в основном, отмечают нарушения со стороны желудочно-кишечного тракта. Основными противопоказаниями пероральному назначению и приему нифуратела являются: дефицит сахарозы/изомальтозы, непереносимость фруктозы, глюкозо-галактозная мальабсорбция, гиперчувствительность.
В ходе проведенных экспериментальных исследований для лечения вагинальных инфекций, вызванных Trichomonas vaginalis, отработаны дозы для комбинированной пероральной и интравагинальной терапии (600 мг/день перорально в течение 7 дней и 250-500 мг/день интравагинально на протяжении 10 дней). Эффективность комбинированной пероральной и интравагинальной терапии всегда выше, чем при применении только перорально (600-800 мг/день) или только интравагинально (250-500 мг/день). Для достижения лучшего результата рекомендован параллельный пероральный прием препарата нифурател сексуальным партнером. При вульвовагините, вызванном Trichomonas vaginalis, Candida albicans или смешанной бактериальной флорой, введение нифуратела перорально и интравагинально, дополняющиеся местным применением препарата в виде мази, обеспечивало очень хорошие результаты.
Для лечения негонококкового уретрита у мужчин нифурател эффективен при пероральном приеме по 800-1200 мг/день в течение 7-10 дней.
Эффективность нифуратела, перорально по 1200 мг/день на протяжении 1-3 недель для лечения инфекций мочевыводящих путей, вызванных преимущественно Escherichia coli, была оценена у более чем 600 пациентов; более высо-кие показатели эффективности лечения наблюдались при острых ИМП (62-93%), тогда как у пациентов с хроническими ИМП эффективность отмечена лишь в 50% случаев.
При оценке безопасности нифуратела были проанализированы результаты 62 исследований, в которых приняли участие 6319 пациентов. Из них 8 исследований были контролируемыми и оценивали эффективность нифуратела с контрольными препаратами (931 пациент); 49 - открытые, неконтролируемые исследования у пациентов с ИМП (перорально, интравагинально или комбинировано) всего обследовано 5185 пациентов; 5 исследований проведены у больных с протозойными кишечными инфекциями при пероральном приеме нифуратела (203 пациента). Всего у 2,2% пациентов зафиксированы нежелательные побочные реакции. Из них в 11,6% случаев отмечали изжогу, 35,8% - тошноту, расстройства пищеварения отмечны у 10,8%, боли в животе - у 1,7%, метеоризм - у 5,8%, зуд, сыпь и крапивница, экзантема, покраснение лица - у 1,7%- 5,8%, жжение и раздражение во влагалище - у 14,2%. Число пациентов, прервавших лечение из-за НПР равно 0,11% [50,51].
Нифурател можно безопасно назначать беременным женщинам, как при инфекции мочевых путей, так и при трихомонадной и кандидозной инфекциях. При лечении более чем 150 беременных женщин серьезных нежелательных побочных действий не отмечено [52].
Клиническая эффективность применения нифуратела 600 мг/сут в течение 7 дней перорально и 250500 мг/сут. в течение 10 дней интравагинально) при вагинальных инфекциях, вызванных Trichomonas vaginalis, Gardnerella vaginalis, Candida spp, E.coli и смешанной бактериальной флорой более чем у 800 пролеченных пациенток достигала 82-85%, микробиологическая эффективность - 88-96%. Вагинальное применение нифуратела рекомендуют в дозах 250-500 мг/сут, чаще всего, в течение 8-10 дней; его, в основном, применяют при трихомонадном или кандидозном вагинитах у беременных [53].
Эффективность перорального приема нифуратела в дозе 1200 (400 мг каждые 8 часов) мг/сут в течение 7 дней при лечении инфекций мочевых путей, вызванных E.coli, у более чем 600 пациентов была показана в 62-93% случаев. По эффективности он схож с действием нитрофурантоина (100 мг каждые 8 часов в течение 7 дней).
Таким образом, антибактериальная активность препарата примерно равна или превышает активность нитрофурантоина, что делает его пригодным для эффективного лечения инфекций мочевых путей. Профиль безопасности препарата благоприятный, нежелательные побочные реакции возникали редко, в основном со стороны желудочно-кишечного трака, он хорошо переносился, аллергические реакции были крайне редки.
ФУРАЗИДИН
Фуразидин представляет собой аналог нитрофурантоина, который имеет более сильный эффект, чем его исходное соединение, на грамположительные и грамотрицательные бактерии, а также по сравнению с сульфонамидом и некоторыми антибиотикорезистентными патогенными штаммами. Активность фуразидина увеличивается в кислой моче. Чем выше значение рН, тем больше уменьшается его эффективность. Фуразидин используется как при острых, так и при хронических инфекциях мочевыводящих путей [54-56].
После приема внутрь фуразидин быстро всасывается из пищеварительного тракта, достигая максимальной концентрации в плазме в течение получаса (максимальной терапевтической концентрации после 1,5-2 часов) и сохраняется в течение 4-5 часов.
Примерно 13-40% от дозы фуразидина выводится в неизмененном виде в течение первых суток после введения. Средние □ концентрации фуразидина в моче (от 0,45 до 6,25 мг/мл) находятся в пределах значений минимальных подавляющих концентраций (МПК) для 80% патогенных штаммов кишечной палочки.
Взаимодействие с другими лекарственными препаратами
Фуразидин является антагонистом налидиксовой кислоты, ингибируя ее бактериостатическую активность. Урикозурические препараты, такие как пробеницид (в больших дозах) и сульфинпиразон уменьшают канальцевую секрецию производных нитрофурана и могут вызвать накопление фуразидина в организме, увеличивая его токсичность и снижая концентрацию в моче ниже минимальной бактериостатической, что приводит к снижению терапевтической эффективности данного препарата. Одновременное введение ощелачивающих средств, содержащих трисилат магния, ухудшает всасывание фуразидина.
Нежелательные побочные действия фуразидина такие же как и для всей группы нитрофуранов. Со стороны нервной системы на фоне лечения нитрофуранами отмечены головокружение, головные боли, сонливость, нарушения зрения, п-риферическая нейропатия [57].
Особые предостережения
У пациентов с почечной недостаточностью, анемией, дефицитом витамина В и фолиевой кислоты, а также с заболеваниями легких необходимо соблюдать особую осторожность. У пациентов с сахарным диабетом может развиться полинейропатия. Клинические исследования показали отрицательное влияние на функцию яичек. Они могут снижать подвижность сперматозоидов, уменьшать секрецию спермы и вызывать патологические изменения в морфологии сперматозоидов.
Особые категории пациентов
В течение первого триместра беременности фуразидин не рекомендован к применению. В связи с риском развития гемолитической анемии у плода рекомендуется соблюдать особую осторожность при назначении нитрофуранов женщинам в 3 триместре беременности. У кормящих матерей также не рекомендовано применение нитрофурантоина из-за его проникновения в грудное молоко. У матерей, принимавших нитрофурантоин, и их новорожденных детей наблюдали удлинение времени образования фибрина и повышение активности плазминогена. A.E. Czeizel с соавт. на основе проспективного анализа 61016 беременных женщин, получавших фуразидин на 2-м и 3-м месяцах беременности по поводу ИМП, за период 1980-1996 гг сделали заключение о том, что фуразидин не увеличивал частоту врожденных пороков развития [58].
У лиц пожилого возраста нитрофурантоин следует принимать с осторожностью, в связи с повышенным риском развития легочных осложнений, что необходимо контролировать. У пациентов с печеночной недостаточностью нитрофурантоин не должен применяться, и при длительном приеме нитрофурантоина необходимо проверять функцию печени. Длительная терапия (>12 месяцев) может привести к повышению концентрации креатинина в плазме крови. У пациентов с почечной недостаточностью нитрофурантоин необходимо дозировать в зависимости от концентрации креатинина в крови и по скорости клубочковой фильтрации.
Тем не менее, многочисленные клинические исследования показали, что побочные эффекты редки и не носят характера серьезных.
В заключение, хотелось бы отметить, что, несмотря на имеющиеся сходства в строении молекул препаратов нитрофуранового ряда, каждая молекула имеет свои особенности, которые выражаются и в проявлении клинического эффекта, и переносимости.
Главное, что вызывает «новый» интерес в урологии к этой группе препаратов сегодня - это редкое формирование резистентности и довольно широкий спектр антимикробной активности для применения в урологической практике.
ЛИТЕРАТУРА
- Goossens H, Ferech M, Vander Stichele R, Elseviers M, ESAC Project Group. Outpatient antibiotic use in Europe and association with resistance: a crossna¬tional database study. Lancet 2005;365(9459):579e87. [2] Tacconelli E. Antimi¬crobial use: risk driver of multidrug resistant microorganisms in healthcare settings. Curr Opin Infect Dis 2009;22:352e8).
- World Health Organisation. Global action plan on antimicrobial resistance. Geneva: WHO; 2015. www.who.int/drugresistance/en.)
- Федеральные клинические рекомендации «Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов», Москва, 2017г, 70с.
- Многоцентровое исследование резистентности возбудителей амбулатор¬ных инфекций мочевыводящих путей (UTIAP-3). Научный отчет НИИ ан¬тимикробной химиотерапии ГОУ ВПО «Смоленская государственная медицинская академия» Федерального агентства по здравоохранению и со¬циальному развитию. М. 2006
- Albert X, Huertas I, Pereiro II, Sanfelix J, Gosalbes V, Perrota C. Antibiotics for preventing recurrent urinary tract infection in non-pregnant women. Cochrane Database Syst Rev 2004;(3):CD001209
- Sanchez GV, Baird AM, Karlowsky JA, Master RN, Bordon JM. Nitrofurantoin retains antimicrobial activity against multidrug-resistant urinary Escherichia coli from US outpatients. JAntimicrob Chemother 2014;69:3259e62).
- Nicolle LE, Bradley S, Colgan R, et al. Infectious Diseases Society of America guidelines for the diagnosis and treatment of asymptomatic bacteriuria in adults. Clin Infect Dis 2005;40:643-54.
- Nicolle LE, Harding GK, Thomson M, et al. Efficacy of five years of continuous, low-dose trimethoprim-sulfamethoxazole prophylaxis for urinary tract infection. J Infect Dis 1988;157:1239
- Stamm WE, Counts GW, McKevitt M, Turck M, Holmes KK.Urinary prophy¬laxis with trimethoprim and trimethoprim-sulfamethoxazole: efficacy, influence on the natural history of recurrent bacteriuria, and cost control. Rev Infect Dis, 1982;4(2):450-5.
- A.E.Muller, E.M.Verhaegh, S. Harbarth, J.W.Mouton, A. Huttner. Nitrofuran-toin’s efficacy and safety as prophylaxis for urinary tract infections: a systematic review of the literature and meta-analysis of controlled trials. Clinical Microbiol¬ogy and infection 23 (2017) 355-362
- «Old» is not always bad.T.J. Verheij, S.E. Geerlings. DOI http://dx.doi.org/10.1016Aj.cmi.2016.08.003
- Dorota Olender, Justyna Zwawiak, and Lucjusz Zaprutko, Pharmaceuticals (Basel). 2018 Jun; 11(2): 54. doi: 10.3390/ph11020054
- Практическое руководство по антиинфекционной химиотерапии/ под ред. Л.С. Страчунского, Ю.Б.Белоусова, С.Н. Козлова, Смоленск: МАКМАХ,2007.-с.128)
- Roger G. Finch, David Greenwood, S. Ragnar Norrby, Richard J Whitley. Livigstone, 2003,328-334s
- Holmberg L, Boman G. Pulmonary reactions to nitrofurantoin. 447 cases re¬ported to the Swedish Adverse Drug Reaction Committee 1966-1976. Eur J Respir Dis. 1981 Jun;62(3):180-9
- Holmberg L, Boman G, Bottiger LE, Eriksson B, Spross R, Wessling A Adverse reactions to nitrofurantoin. Analysis of 921 reports. Am J Med. 1980 Nov;69(5):733-8.
- Brumfitt W., Hamilton-Miller J.M. Efficacy and safety profile of long-term nitrofurantoin in urinary infections: 18 years' experience. J Antimicrob Chemother. 1998. 42 (3): 363-71
- Kalowski S, Radford N, Kincaid-Smith P. Crystalline and macrocrystalline nitrofurantoin in the treatment of urinary-tract infection. N Engl J Med. 1974 Feb 14;290(7):385-7
- Guay D.R. An update on the role of nitrofurans in the management of urinary tract infections. Drugs. 2001; 61(3):353-64., Cunha B.A. Antibiotic side effects. Med Clin North Am. 2001. 85 (1): 149-85.
- Brumfitt W., Hamilton-Miller J.M. Efficacy and safety profile of long-term ni-trofurantoin in urinary infections: 18 years' experience. J Antimicrob Chemother. 1998. 42 (3): 363-71 ;
- Karpman E., Kurzrock E.A. Adverse reactions of nitrofurantoin, trimethoprim and sulfamethoxazole in children. J Urol. 2004. 172 (2): 448-53
- Roger G. Finch, David Greenwood, S. Ragnar Norrby, Richard J Whitley. An-tibiotic and Chemotherapy. Anti-infective agents and their use in therapy. Churchill Livigstone, 2003,328-334s
- Goettsch W.G., Janknegt R., Herings R.M. Increased treatment failure after 3- days' courses of nitrofurantoin and trimethoprim for urinary tract infections in women: a population-based retrospective cohort study using the PHARMO data¬base. Br J Clin Pharmacol. 2004. 58 (2): 184-9
- Hoang P, Salbu RL, Updated Nitrofurantoin Recommendations in the Elderly: A closer Look at the Evidence. Consult Pharm.2016; 31:381-4
- Ho PL, Ng KY, Lo WU, Law PY, Lai EL, Wang Y et al. Plasmid-mediated oqxAB is an important mechanism for Nitrofurantoin resistance in Escherichia coli. Antimicrob Agents Chemother. 2015; 60:537-43
- Huttner A, Verhaegh EM, Harbarth S, Muller AE, Theuretzbacher U, Mouton JW. Nitrofurantoin revisited: a systematic review and meta-analysis of controlled trials. J Antimicrob Chemother;2015;70:2456-64
- Scherwin J, Holm P. Long-term treatment with sulphamethoxazole/trimetho- prim (Bactrim) and nitrofurantoinin chronic urinary tract infections. A controlled clinical trial. Chemotherapy. 1977;23(4):282-8
- Uhari M, Nuutinen M, Turtinen J. Pediatr Infect Dis J. 1996 May;15(5):404-8.)
- Stewardson A.J., Vervoot J, Adriaenssens N, Coenen S, Godycki-Cwirko M,Kowalczyk A., Huttner B., Lammens C., Malhotra-Kumar S., Goossens H., Harbarth S.; SATURN WP1 AND wp3 Study Groups. Effect of outpatients an¬tibiotics for utinary tract infections on antimicrobial resistance aming commensal Enterobacteriaceae: a multinational prospective cohort study. Clin Microbiol Infect.2018 Jan 10
- A.E.Muller, E.M.Verhaegh, S. Harbarth, J.W.Mouton, A. Huttner. Nitrofuran-toin’s efficacy and safety as prophylaxis for urinary tract infections: a systematic review of the literature and meta-analysis of controlled trials. Clinical Microbiol¬ogy and infection 23 (2017) 355-362
- Sourander L, Saarimaa H. Effect of long-term treatment of urinary tract in¬fection with a single dose in the evening. Chemotherapy. 1975;21(1):52-5
- Iravani A, Klimberg I, Briefer C, Munera C, Kowalsky SF, Echols RM. J An- timicrob Chemother. 1999 Mar;43 Suppl A:67-75.A trial comparing low-dose, short-course ciprofloxacin and standard 7 day therapy with co-trimoxazole or ni-trofurantoin in the treatment of uncomplicated urinary tract infection.
- Yiiksel S, Ozturk B, Kavaz A, Ozyakar ZB, Acar B, Guriz H, Aysev D, Ekim M, Yalyinkaya F. Antibiotic resistance of urinary tract pathogens and evaluation of empirical treatment in Turkish children with urinary tract infections. Int J An¬timicrob Agents. 2006 Nov;28(5):413-6. Epub 2006 Sep 26;
- Helin I, Three-day therapy with cephalexin for lower urinary tract infections in children. Scand J Infect Dis. 1984;16(3):305-7;
- Baka-Ostrowska M. Pol Merkur Lekarski. 2008;24 Suppl 4:95-7. Review. Pol¬ish. Vesicoureteral reflux and urinary tract infections).
- Stamey TA, Condy M, Mihara Prophylactic efficacy of nitrofurantoin macro¬crystals and trimethoprim-sulfamethoxazole in urinary infections. Biologic effects on the vaginal and rectal flora. G.N Engl J Med. 1977 Apr 7;296(14):780-3.
- Stamm WE, Counts GW, McKevitt M, Turck M, Holmes KK.Urinary prophy¬laxis with trimethoprim and trimethoprim-sulfamethoxazole: efficacy, influence on the natural history of recurrent bacteriuria, and cost control. Rev Infect Dis. 1982 Mar-Apr;4(2):450-5.
- Williams G, Craig JC. Long-term antibiotics for preventing recurrent urinary tract infection in children. Cochrane Database Syst Rev. 2011 Mar 16;(3):CD001534. doi: 10.1002/14651858.CD001534.pub3. Review
- Coppi G. Nifuratel: pharmacokinetics in rat and rabbit. Archives of Polichem- Report of November 30th 1992
- Delivenneri A, Conrado M, Dzik S et al. Terapeutica das infeccioes vaginais com novo quimiotherapico Nifuratel. Rev Bras Med 1969; 26;261
- Di Paola M, Di Tocco M, Suppa F. Sulla terapia della tricomoniasi vaginale con nifuratel. Min Ginecol 1970; 22 (N 17);853
- Fowler W, Hussain M. Nifuratel in trichomonal vaginitis. Brit J Ven Dis,1968; 44; 331
- J.Kladensky Nifuratel in treatment of acute uncomplicated urinary tract in- fections//Czech urology 1998. - 5:8-10
- J.Kladensky Benefit of Nifuratel in treating acute uncomplicated urinary tract infections// Urologiepro praxi.-2006. - 3:108-110
- Gruneberg R.N. The use of nitrofurans in the treatment of urinary tract in¬fections with some observations on the in vitro properties of nifuratel. In: F. Gas- parri, G.Gargani, P.Periti, Firenze, Italy, 1972, pp.109-112
- Hamilton-Miller JMT, Brumfitt W, Williams RJ. Comparative in vitro activity of five nitrofurans. Chemotherapy 1978;24; 161
- Dubini F, Furneri P Attivita antimicrobica del NIfuratel. G Ital Chemoter 1985; 32:545
- Mendling W, Mailland F. Microbiological and Pharmaco-toxicological Profile of Nifuratel and vits Favourable Risk/Benefit Ratio for the Treatment of Vulvo Vginal Infections/Arzneim Forsch/drug Res 2002;52(1):8-13
- Gagliardi, S.; Consonni, S.; Ronzoni, A.; Bulgheroni, A.; Ceriani, D. Nifuratel Sulfoxide for Use in the Treatment of Bacterial Infections. EP Patent EP 2797914 B1, 16 September 2015
- Arnold M. Vergleich von Nifuratel un Tinidazol bei Trichomonaden vaginitis. Ther Umsch 1974; 31:202;
- Brumfitt W. The use of nifuratel in asymptomatic bacteriuria in pregnancy and the frequency-disuria syndrome in general practice.// In: F. Gasparri, G. Gar- gani, P.Periti.Diagnosis and Chemotherapy of urogenital infections. Edizioni Med¬icine P.Periti, Firenze, Italy 1972, pp.411-416.
- Aure J Chr, Gjonnaess. Treatment of candida vaginitis with nifuratel. Acte Obst et Gynec Scandinav 1969; 49-95; Carrera Macia JM, Dexeus S. Tratamento de la leucorrea infecciosa. Rev Esp de Obstety Gynecol 1966; 25:308;
- Liang Q, Li N, Song S, Zhang A, Duan Y. High-dose nifuratel for simple and mixed aerobic vaginitis: a single -center prospective open-label cohort study. J Obstet Gynecol Res 2016 Oct; 42 (10):1354-1360
- Bains, A.; Buna, D.; Hoag, N.A. A retrospective review assessing the efficacy and safety of nitrofurantoin in renal impairment. Can. Pharm. J. 2009, 142, 248-252.
- Cunha, B.A.; Schoch, P.E.; Hage, J.R. Nitrofurantoin: preferred empiric therapy for community-acquired lower urinary tract infections. Mayo Clin. Proc. 2011, 86, 1243-1244.
- El-Zaher, A.A.; Mahrouse, M.A. A validated spectrofluoremetric method for the determination of nifuroxazide through coumarin formation using experimen¬tal design. Chem. Cent. J. 2013, 7, 90
- Mannisto P, Karttunen P. Pharmacokinetics of furagin, a new nitrofurantoin congener, on human volunteers. Int J Clin Pharmacol Biopharm. 1979 Jun;17(6):264-70
- Czeizel AE, Rockenbauer M, S0rensen HT, Olsen J.A population-based case- control teratologic study of furazidine, a nitrofuran-derivative treatment during pregnancy. Clin Nephrol. 2000 Apr;53(4):257-63
Статья опубликована в журнале"Экспериментальная и клиническая урология" №3 2018, стр.91-97









Комментарии