М.В. Вагайцева 1, 5 , Т.А. Караваева 1, 2, 4 , А.В. Васильева 2, 3 , В.А. Чулкова 1, 3, 4 , А.К. Носов 1
1ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова» Минздрава России, Санкт-Петербург; 2ФГБУ «Национальный медицинский исследовательский центр психиатрии и неврологии им. В.М. Бехтерева» Минздрава России, Санкт-Петербург;
3ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург;
4ФГБОУ ВО «Санкт-Петербургский государственный университет», Санкт-Петербург; 5СПбГКУЗ «Хоспис № 1», Санкт-Петербург
Современная мировая тенденция рассматривать онкологическое заболевание в совокупности биологических, психологических и социальных факторов диктует необходимость подробного изучения психосоциальных аспектов болезни для того, чтобы учитывать индивидуальные особенности онкологических больных с различными локализациями опухолей при планировании лечебных мероприятий [1]. В этой связи актуальность изучения специфических психологических факторов, значимых для программ комплексного лечения и реабилитации онкологических больных, повышающих их качество жизни и улучшающих социальную адаптацию, не вызывает сомнения [2].
В структуре онкологической заболеваемости мужчин в мире первые места занимают рак легкого и рак предстательной железы (РПЖ). В России среднегодовой прирост заболеваемости РПЖ за последние 15 лет составил около 15 %. В Санкт-Петербурге по частоте встречаемости РПЖ за этот же период переместился с 5-го на 3-е место. Кроме того, в настоящее время во всем мире и в России изменилась возрастная структура этого заболевания. Возраст выявления РПЖ стал меньше: если раньше преобладали мужчины старшей возрастной категории (от 70 лет), то за последние 15 лет число заболевших мужчин в возрасте 50–55 лет удвоилось. Постадийное распределение больных указывает, что на долю локализованного РПЖ (I–II стадии) приходится 44,8 %, местнораспространенного (III стадия) — 34,9 %, метастатического (IV стадия) — 18,5 %. Особенность заболевания РПЖ заключается в относительно благоприятном прогнозе на ранних стадиях течения. Своевременное и адекватное лечение у данной категории больных позволяет значительно увеличить продолжительность их жизни. Радикальная простатэктомия считается «золотым стандартом» лечения РПЖ. Пятилетняя выживаемость локализованного РПЖ составляет практически 100 %, а для метастатического и местнораспространенного — только 34 % [3]. При этом качество жизни больных локализованным РПЖ может снижаться в связи с осложнениями лечения и вызванными этим переживаниями. Побочным эффектом оперативного лечения является эректильная дисфункция и недержание мочи [4].
В отечественной литературе соотношение личности и болезни рассматривается в двух аспектах: как система отношений «личность и болезнь» — изучаются роль личности в этиологии заболевания, его течении, прогнозе, возможности реадаптации — и как система отношений «болезнь и личность» — рассматриваются проблемы непосредственных и опосредованных соматогений, возникающих у больного в результате тяжелых заболеваний, при этом исследуются влияние патологического процесса и его способности изменять личность.
В.Д. Менделевич описывает следующие факторы, влияющие на выработку субъективного отношения к болезни: пол, возраст, особенности темперамента, особенности характера (включая модель здоровья, принятую в семье), особенности личности [5]. Также автор выделяет значимые параметры, на основании которых оценивается болезнь и формируется психологическое отношение к ней: вероятность летального исхода, вероятность инвалидизации и хронизации, болевые характеристики, необходимость радикального или паллиативного лечения, влияние болезни на возможность поддерживать прежний уровень общения. Существуют внешние и внутренние факторы, под влиянием которых формируется отношение к болезни [6]. Внешние факторы отражают жизненную ситуацию, связанную с болезнью и лечением, внутренние — преморбидные особенности личности. Также рассматривается роль представления о субъективно непереносимой реальности в структуре отношения к болезни. Субъективное представление о заболевании зависит от следующих факторов: характера болезни (течение острое или хроническое, наличие болей, нарушение целостности тела и т. д.), текущих обстоятельств (семья, работа, социальное окружение), преморбида (включая возраст больного) и социального положения личности [7].
В психиатрии отношение к болезни рассматривается в рамках понятия нозогении (греч. nosos — болезнь, genos — рождение), включающего в себя реакции человека на болезнь и играющего важную роль в клинической картине различных расстройств [8, 9]. Эти реакции связаны со смысловыми и над смысловыми структурами, то есть с сочетанием распространенных среди населения представлений об опасности диагноза с субъективно тяжелыми проявлениями болезни и ограничениями, налагаемыми соматическим страданием на бытовую и профессиональную деятельность пациента [10].
Исследования психологических реакций на болезнь у пациентов в онкологии стали впервые проводиться за рубежом в середине ХХ в. и были нацелены на решение сугубо этического вопроса о том, стоит ли сообщать онкологическим больным правду о диагнозе. Несколько позже более глубокий интерес исследователей проявился к изучению психосоциальных реакций онкологических пациентов на различных этапах онкологического заболевания. Эти реакции системно изучались зарубежными авторами [11, 12].
В нашей стране исследования психосоциальных реакций онкологических пациентов были начаты еще во второй половине 70-х гг. прошлого века в Институте онкологии имени Н.Н. Петрова. Основоположник онкологии в России Н.Н. Петров придавал большое значение личности пациента при лечении рака: «Больно затрагивая человеческий организм, глубоко в него проникая, хирургия достигает вершин своих возможностей лишь в том случае, когда она бывает украшена высшими проявлениями бескорыстной заботы о больном человеке, и притом не только о его теле, но и о состоянии его психики».
Ситуация онкологического заболевания с психологической точки зрения рассматривается как экстремальная и кризисная, поскольку возникающие внутренние состояния человека предельны по масштабу душевных затрат, которые необходимы для сохранения целостности и идентичности личности [13]. Задача больного заключается не столько в восстановлении психофизиологического и психического равновесия (после известия о заболевании), сколько в решении целого ряда новых для него личностных и экзистенциальных проблем, без чего невозможно сохранение целостной идентичности. Данный подход предполагает возможность использования методологии исследования кризисных и экстремальных ситуаций применительно к проблеме изучения психологических аспектов онкологического заболевания.
Следует отметить, что законченных психологических исследований в области онкологических заболеваний в России не так много. Рядом ученых рассматривались адаптационные ресурсы пациентов онкологической клиники, вопросы саморегуляции и адаптации к заболеванию у больных раком детей, психологические ресурсы в профилактике рецидивов онкологического заболевания, реабилитационные аспекты в течение заболевания, а также изучались основы психокоррекционного сопровождения онкологических больных [14].
Экспериментально-психологические исследования типа отношения к болезни при онкологических заболеваниях представлены единичными работами [15–17]. А.Е. Личко отмечал преобладание тревожного настроя над гармоничным типом отношения у онкологических пациентов, а также выраженный «эргопатический тип отношений», когда переживания, обусловленные заболеванием, бессознательно замещаются стремлением интенсивно продолжать привычную деятельность. В этой связи указывалось, что принципы реабилитации должны предполагать формирование такого отношения к лечению, при котором больной осознает причинную связь между собственными действиями, заболеванием и возможностью выздоровления, а врача рассматривает как партнера в процессе терапии, при этом пациент занимает активную позицию по отношению к лечению.
С точки зрения прицельного изучения особенностей восприятия онкологического заболевания отдельных локализаций чаще всего исследовался рак молочной железы, реже — рак желудочно-кишечного тракта, рак легкого, меланома, лимфомы и генитальные формы рака. В настоящее время проведено большое число исследований, посвященных раку молочной железы и репродуктивной сферы в целом [18, 19]. Нужно отметить, что большинство работ либо освещают медицинские и физиологические аспекты, либо направлены на объективизацию и уточнение отдельных форм нервно-психических расстройств при определенной патологии. С психологических позиций исследовались преимущественно личностные особенности больных, тогда как работы, посвященные специфике эмоционального реагирования и связанного с ним качества жизни больных, встречаются значительно реже [20].
Всестороннее исследование особенностей отношения к болезни у мужчин с диагнозом РПЖ на разных этапах заболевания имеет большое значение для построения концепции научно обоснованного персонализированного комплексного подхода, включающего профессиональную психологическую и психотерапевтическую помощь больным с таким диагнозом. Факт диагностики РПЖ является психотравмирующей ситуацией, вызывающей большой спектр негативных эмоциональных переживаний, способствующих также формированию коморбидной психической патологии. При этом переживания наличия онкологической патологии, развивающиеся у пациентов с разной локализацией опухолевого процесса и связанные с угрозой жизни, дополняются, как правило, эмоционально значимым переживанием угрозы половой несостоятельности. Традиционное оперативное вмешательство часто сопровождается объективным нарушением половой функции, и, решаясь на операцию, пациент нередко вынужден выбирать между риском развития стойкой эректильной дисфункции и сохранением жизни. Таким образом, после операции пациент должен адаптироваться не только к изменениям, связанным непосредственно с онкологическим заболеванием (медикаментозная интоксикация, астения, возможность рецидива), но и к специфическим последствиям своего выбора, что обусловливает целую гамму эмоциональных состояний и психологических проблем, которые формируются у больного в различные периоды после операции. Учитывая, что способность к полноценному сексуальному функционированию представляет собой важную составляющую идентичности личности, отношение к злокачественной болезни урогенитальной системы с последующей радикальной операцией является особо значимым элементом, влияющим на стабильность всей системы отношений, требующим мобилизации ее ресурсов адаптабельности.
Этап течения заболевания рассматривается как один из важных факторов, влияющих на психопатологические проявления у онкологического больного. Для каждого этапа онкологического заболевания характерны специфические переживания.
Отмечается многоплановость индивидуальных реакций на любом этапе течения болезни, что свидетельствует о значимости личностных особенностей онкологического больного в формировании отношения к болезни. Наибольшая выраженность дистресса у онкологических пациентов наблюдается в период установления диагноза, а затем, по мере прохождения лечения, эмоциональное напряжение постепенно снижается [21, 22]. У больных после радикальной простатэктомии в ближайшем послеоперационном периоде диагностируется высокий уровень астении, реактивной тревожности и депрессии. Но даже на этапе ремиссии выявляются симптомы психологической дезадаптации, повышенное эмоциональное напряжение, тревожность и депрессия в связи со страхом рецидива [23]. Психологические и социальные нарушения могут сохраняться в течение многих лет после проведенного лечения [24].
Анализ литературы показывает роль психологических факторов в течении онкологического процесса и по мере адаптации личности к онкологическому заболеванию, подтверждающую необходимость психологической реабилитации в предоперационном периоде с момента постановки онкологического диагноза.
Целью данного исследования было изучение отношения к болезни и факторов его формирования у мужчин с диагнозом РПЖ после хирургического лечения.
Материалы и методы исследования
Для решения задач исследования использовали клинико-психопатологический, экспериментально-психологический (психодиагностический) и статистические методы.
Было обследовано 107 мужчин в возрасте от 48 до 84 лет (средний возраст — 67,2 ± 0,6 года) с РПЖ, которым выполняли радикальную простатэктомию. Средняя длительность заболевания в выборке составила 6,1 ± 0,3 года.
В целях адекватности применения методик и сопоставимости результатов статистического анализа больные были разделены:
- по этапу течения заболевания — на три группы: этап лечения, в который входят радикальная простатэктомия и восстановительный период (с момента выполнения радикальной операции прошло от 0 до 18 ± 1,8 мес.) — 34,0 %; этап ремиссии — с момента выполнения радикальной операции прошло от 18 ± 1,8 до 118,8 мес. — 33,0 %; этап паллиативного лечения (с момента выполнения радикальной операции прошло от 12 ± 1,8 до 118,8 мес.) — 33,0 %;
- по возрасту — на три группы: от 48 до 63 лет (30,8 %), от 64 до 72 лет (38,3 %) и от 73 до 84 лет (30,8 %);
- по показателям благополучной и неблагополучной картины психического здоровья на основании методики оценки психического здоровья (МОПЗ) — на две группы: «норма» — 61,6 %, «вне нормы» — 38,4 %.
Клинико-психопатологический метод
Для регистрации показателей применялась специально разработанная анкета для полуструктурированного интервью, содержащая в себе несколько блоков, описывающих различные аспекты состояния и отношения больных к заболеванию и своему функционированию.
Субъективный уровень беспокойства в период обнаружения заболевания до назначения операции оценивали по пятибалльной шкале — от сверхвыраженной (5 баллов) до невыраженной (0 баллов) реакции «беспокойство». Сверхвыраженное и выраженное беспокойство присутствовало у 31,8 и 29,0 % обследованных больных соответственно. Такая реакция была наиболее характерна на этапах «лечения» (70,2 % больных) — как результат реактивной тревожной реакции на факт постановки онкологического диагноза — и «паллиативного лечения» (60,0 % больных) — как отражение реакции на неблагоприятный, угрожающий жизни прогноз заболевания (р < 0,05).
Субъективная оценка изменения самочувствия за период заболевания не изменилась с момента диагностики заболевания у 45 % опрошенных, ухудшилась — у 21,5 % (преимущественно в группе «паллиативного лечения») (р < 0,05).
Половую дисфункцию отметили 56,1 % пациентов, причем на этапе «ремиссии» эта величина достигала 80,0 %. Уменьшение данного значения на этапе «паллиативного лечения» (31,4 %) связано с состоянием пациентов и неактуальностью для них сексуальной сферы в связи с тяжестью заболевания.
Психодиагностические методы
1. Шкала субъективной оценки болезни и других значимых сфер жизни (ШСО). Опросник шкалы субъективной оценки болезни и других значимых сфер жизни сформирован на основе методики диагностики самооценки Дембо–Рубинштейн (1981) в модификации А.М. Прихожан (1985). Опросник направлен на непосредственную оценку (шкалирование) пациентами ряда личных качеств, таких как здоровье, способности, характер, межличностные связи, а также ситуации своей болезни. Каждому пациенту выдавали бланк методики, содержащий инструкцию и задание. Обследуемым больным предлагали на вертикальной шкале отметить уровни оценки себя, ситуации своего заболевания и других значимых сфер жизни, которые затем оцифровывали по 100-балльной шкале. Обработку данных проводили по трем направлениям — отношение к себе, отношение к своему заболеванию, межличностные отношения и затем рассчитывали среднюю величину каждого показателя по всем трем направлениям. В норме реактивное состояние пациента с учетом ситуации заболевания характеризует результат от 45 до 89 баллов. Наиболее оптимальным представлениям о своих возможностях соответствуют показатели от 60 до 89 баллов, что выступает важным фактором личностного развития. Очень высокий результат от 90 до 100 баллов обычно удостоверяет нереалистичное, некритичное отношение к собственным возможностям. Результат менее 60 баллов свидетельствует о заниженном уровне отношения к себе и является индикатором неблагоприятного состояния личности.
2. Методика для диагностики типов реагирования на болезнь. Методика для психологической диагностики типов реагирования на болезнь ТОБОЛ разработана в НИПНИ им. В.М. Бехтерева группой авторов и предназначена для диагностики личностного реагирования на болезнь и других значимых отношений личности, связанных с болезнью. Теоретико-психологической основой методики служит концепция отношений В.Н. Мясищева [25]. В основе классификации типов реагирования на болезнь лежит типология реакций личности на болезнь, предложенная А.Е. Личко и Н.Я. Ивановым (1980). Опросник методики включает двенадцать таблиц, которые содержат утверждения, соответствующие тому или иному типу реагирования на болезнь. По таблицам кода для каждого отмеченного утверждения определяют диагностические коэффициенты. Опросник позволяет диагностировать следующие типы реагирования на болезнь: «гармоничный» (Г), «эргопатический» (Р), «анозогнозический» (З), «тревожный» (Т), «ипохондрический» (И), «неврастенический» (Н), «меланхолический» (М), «апатический» (А), «сенситивный» (С), «эгоцентрический» (Э), «паранойяльный» (П), «дисфорический» (Д). Возможно диагностирование смешанного и диффузного типов реагирования на болезнь
С целью обобщающего анализа профиля оценок шкалы объединены в три блока:
- условно адаптивные типы реагирования на болезнь без выраженной социальной дезадаптации (Г, Р, З);
- типы реагирования на болезнь с личностной дезадаптацией в связи с болезнью с интрапсихической направленностью (Т, И, Н, М, А);
- типы реагирования на болезнь с интерпсихической направленностью (С, П, Д).
3. Методика оценки психического здоровья. МОПЗ разработана в НИПНИ им. В.М. Бехтерева (Тупицын Ю.Я., Бочаров В.В., Иовлев Б.В., 2001) и предназначена для диагностики функционирования личности в условиях болезни. В МОПЗ в качестве психодиагностической методики для сбора первичной информации используются результаты методики «Я»-структурного теста Аммона, при этом данные группируются по трем первичным шкалам (конструктивности, деструктивности, дефицитарности) и рассчитывается два производных индекса (уровень психической компенсации и уровень психической активности). В данной методике уровень психического здоровья рассматривается как соотношение конструктивных (адаптационных) и деструктивно-дефицитарных (психопатологически измененных и недоразвитых) составляющих психической активности.
4. «Я»-структурный тест Аммона. Клиническая тестовая методика, разработанная Аммоном (G. Ammon) в 1997 г. на основании концепции динамической психиатрии и адаптированная в НИПНИ им. В.М. Бехтерева. «Я»-структурный тест Аммона состоит из 220 утверждений, с которыми испытуемый должен согласиться или не согласиться. Утверждения группируются в 18 шкалах, вопросы между шкалами не пересекаются. Шкалы группируются по шести основным «Я»-функциям, на диагностику которых они и направлены: агрессия, тревога/страх, внешнее отграничение «Я», внутреннее отграничение «Я», нарциссизм и сексуальность. Каждая из этих функций, согласно Аммону, может быть конструктивной, деструктивной и дефицитарной. Согласно методике больному предлагается выбрать ответ «верно» или «неверно» («согласен» — «не согласен») для каждого из 220 утверждений и отметить свой выбор в соответствующей графе на бланке ответов. Интерпретация результатов осуществляется оценкой сырых баллов и в системе «Т-баллы». Методика позволяет рассмотреть неосознаваемую часть «Я» и ее проявления в текущей ситуации и оценить уровень психического здоровья испытуемых.
Статистическую обработку полученного материала проводили при помощи статистического пакета SPSS19.0. Обработка данных в случае метрических признаков включала для признаков, имеющих нормальное распределение, исследование различий средних в группах с применением дисперсионного анализа, критерия Стьюдента и исследование связи признаков с применением корреляционного анализа (коэффициент корреляции Пирсона) и критерия Хи-квадрат; для признаков, не имеющих нормального распределения, и ранговых признаков использовали H-критерий Краскела–Уоллеса, U-критерий Манна–Уитни и ранговый коэффициент корреляции Спирмена. Отличие выборочных распределений от нормальных оценивали с помощью критерия Колмогорова–Смирнова. Для оценки различий между частотными показателями использовали z-критерий.
Для проверки гипотезы о том, что отношение к болезни зависит от этапа заболевания, был проведен сравнительный анализ данных, полученных по тесту ШСО у мужчин, больных РПЖ, на разных этапах заболевания. На рис. 1 представлен усредненный профиль отношения к себе у больных РПЖ на разных стадиях заболевания.
В группе ремиссии снижена самооценка характера, при этом низко оценивается частота проявления агрессии. В группе паллиативного лечения отмечены самые высокие показатели относительно всей выборки в отношении собственного вклада в решение бытовых проблем и потребности работать. Во всех группах показатели, характеризующие оценку своего участия в ведении домашнего хозяйства, трудовой деятельности и низкой агрессии, совпадают, что может послужить ориентиром в поддерживающей и стимулирующей работе психолога с больными на всех этапах заболевания.
Обращает на себя внимание высокий показатель оценки врачом состояния здоровья пациента, а также высокий показатель представления об излечимости заболевания в группе паллиативного лечения. В группе лечения также отмечается компенсаторная надежда на лучшее будущее в связи с излечением от болезни. Умеренные оценки отношения к болезни в группе ремиссии говорят о принятии реальности и тех изменений, которые болезнь принесла в жизнь.
Одной из гипотез исследования является предположение, что на отношение к болезни у мужчин с диагнозом РПЖ существенное влияние оказывает уровень психического здоровья. Для проверки данной гипотезы применяли МОПЗ. В рамках этого метода психическое здоровье рассматривается как баланс конструктивных (адаптационных) и деструктивно-дефицитарных (психопатологически измененных и недоразвитых) составляющих психической активности. По мнению авторов методики, под психическим здоровьем понимается не отсутствие того или иного нервно-психического заболевания или расстройства, а наличие достаточного для оптимального функционирования личности психического потенциала с целью максимальной адаптации к среде [26].
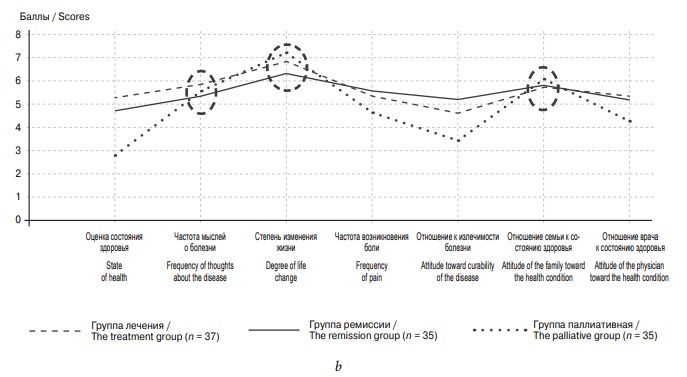
Рис. 1. Усредненный профиль отношения к здоровью у больных раком предстательной железы на разных стадиях заболевания, n = 107
Уровень психического здоровья определялся по интегральным оценкам «Я»-структурного теста Аммона при помощи двух индексов — индекса реализации и индекса компенсации. Индекс компенсации представляет собой разницу между интегральными показателями конструктивной и деструктивной шкал, что отражает соотношение величины имеющихся адаптационных ресурсов и выраженность психопатологических проявлений. Индекс реализации вычисляется как разница конструктивной и дефицитарной шкал и отражает соотношение величины адаптационного потенциала и уровня психической активности личности. По уровню психического здоровья на момент исследования 38,4 % опрошенных участников показали неблагополучную картину психического здоровья. Нормативная картина по индексам наблюдалась у двух третей опрошенных по данной методике (61,6 %). По результатам распределения и сопоставления ответов можно заключить, что у пациентов вне нормативной группы отмечалось достоверное снижение оценок по шкале «Конструктивность» по сравнению с нормативной группой. Полученные данные говорят о выраженном снижении адаптационного потенциала личности у пациентов с неблагополучной картиной психического здоровья. Наличие статистически достоверных различий по шкале «Деструктивность» отражает психопатологическую тенденцию у группы с неблагополучной картиной психического здоровья (вне нормативной). Показатели дефицитарности означают достоверное снижение уровня психической активности личности вне нормативной группы по сравнению с пациентами нормативной группы (табл. 1). Такая «дефицитарность» отчасти компенсируется за счет нормативного адаптационного потенциала по шкале «Конструктивность». Перечисленные особенности группы с неблагополучной картиной психического здоровья означают снижение конструктивно-адаптационных ресурсов пациентов этой группы.
Таблица 1 Среднегрупповые значения показателей «Я»-структурного теста Аммона у больных раком предстательной железы в группах сравнения по признаку психического здоровья
| № | Признак | Средние. М ± т, п = 85 | Различия между группами (р < 0,05) | Критерий | |
| 1 | 2 | ||||
| норма, n = 53 | вне нормы, n = 32 | ||||
| 1 | Агрессия конструктивная | 53.03 ± 1.35 | 38.34 ± 1.57 | 0.00 | ДА* |
| 2 | Агрессия деструктивная | 42.17 ± 1.12 | 45.92 ± 1.50 | 0.05 | ДА |
| 3 | Агрессия дефицитарная | 44.35 ± 1.17 | 52.59 ± 1.56 | 0.00 | ДА |
| 4 | Тревога конструктивная | 50.91 ± 1.28 | 41.95 ± 1.68 | 0.00 | ДА |
| 5 | Тревога деструктивная | 43.47 ± 0.96 | 51,75 ± 1.83 | 0.00 | К-У. М-У* |
| 6 | Тревога дефицитарная | 43.99 ± 1,17 | 45.60 ± 1.62 | X• | ДА |
| 7 | Внешнее Я-ограничение конструктивное | 51,16 ± 1.50 | 40.90 ± 1.68 | 0.00 | ДА |
| 8 | Внешнее Я-ограничение деструктивное | 49.98 ± 1.66 | 56.86 ± 1.99 | 0.01 | ДА |
| 9 | Внешнее Я-ограничение дефицитарное | 24.81 ± 1,21 | 36.29 ± 1.67 | 0.00 | К-У. М-У |
| 10 | Внутреннее Я-ограничение конструктивное | 49.05 ± 0.78 | 40.52 ± 1.86 | 0.00 | ДА |
| 11 | Внутреннее Я-ограничение деструктивное | 50,75 ±1,51 | 60.79 ± 1.94 | 0.00 | ДА |
| 12 | Внутреннее Я-ограничение дефицитарное | 38.76 ± 1.16 | 43.10 ± 1.56 | 0.03 | ДА |
| 13 | Нарциссизм конструктивный | 56.60 ± 0.94 | 43.37 ± 1.61 | 0.00 | ДА |
| 14 | Нарциссизм деструктивный | 47.04 ± 1.13 | 55.14 ± 1.47 | 0.00 | ДА |
| 15 | Нарциссизм дефицитарный | 60.44 ± 1.80 | 67.41 ± 2.13 | 0.02 | ДА |
| 16 | Сексуальность конструктивная | 43.62 ± 1.61 | 36.85 ± 1.82 | 0.01 | ДА |
| 17 | Сексуальность деструктивная | 42.17 ± 1.32 | 43.70 ± 1.99 | X | ДА |
| 18 | Сексуальность дефицитарная | 51,51 ± 1,43 | 55.65 ± 1.59 | X | ДА |
Примечание. *Х — различия отсутствуют; ДА — дисперсионный анализ; К-У — критерий Краскела–Уоллеса; М-У — критерий Манна–Уитни.
Показатель шкалы «Дефицитарный нарциссизм» в обеих группах превышал значение показателя по шкале «Конструктивный нарциссизм». Такие данные говорят о том, что у всех пациентов присутствуют нарушения способности к контролю межличностной дистанции и недостаточная согласованность эмоционального опыта, а также отмечается сниженная самооценка. На поведенческом уровне у пациентов могут проявляться склонность к избеганию каких-либо конфронтаций и общая подавленность. Показатель по шкале «Внешнее Я-ограничение» ниже нормативного интервала в обеих группах, что указывает на наличие ведущей психологической защиты «рационализация», то есть склонности игнорировать свои переживания в пользу разумных объяснений происходящего.
Экспериментально-психологическое исследование отношения к болезни проводили при помощи методики для диагностики типов реагирования на болезнь ТОБОЛ. Рассматривали доминирующие типы реагирования на болезнь, их распределение по блокам, а также содержательную информацию ответов, наиболее часто выбираемых пациентами.
Для проверки гипотезы о том, что отношение к болезни зависит от этапа заболевания, был проведен сравнительный анализ данных, полученных по методике ТОБОЛ у мужчин с РПЖ. На всех этапах заболевания тип реагирования на болезнь характеризовался отсутствием выраженных признаков нарушения психической адаптации. Эргопатический и гармоничный типы реагирования на болезнь являются ведущими, анозогнозический тип не имеет достоверных различий независимо от этапа заболевания. Хотя достоверные различия между показателями неврастенического компонента реагирования на болезнь у группы лечения и группы ремиссии между собой не обнаружены, профиль группы ремиссии демонстрирует выраженный пик показателя неврастенического типа по сравнению с группой лечения. Профиль группы паллиативного лечения несколько уплощен. Уплощение профиля реагирования на болезнь в группе паллиативного лечения свидетельствует об астенизации пациентов, истощении психических ресурсов.
Результаты сопоставления средних шкальных оценок реагирования на болезнь у мужчин с РПЖ в группах с различными картинами психического здоровья представлены на графике (рис. 2).
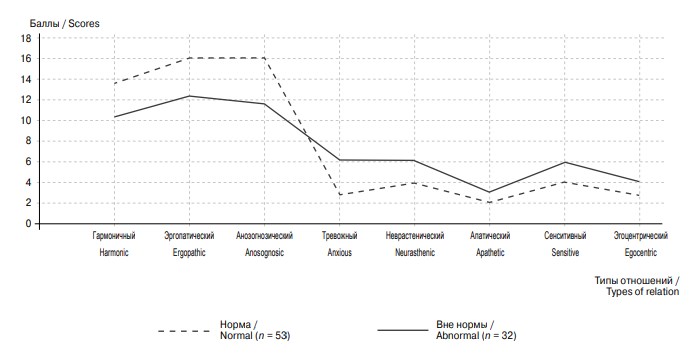
Рис. 2. Профили реагирования на болезнь в группах с различными индексами психического здоровья у больных раком предстательной железы
Эргопатический, анозогнозический и гармоничный типы реагирования на болезнь являются ведущими. Профиль группы «вне нормы» своей уплощенностью напоминает профиль группы паллиативного лечения, что также свидетельствует об астенизации пациентов, истощении психических ресурсов. В обеих группах пациенты стремятся избегать мыслей о ситуации заболевания и склонны «уходить в работу».
Обсуждение результатов
Клинико-психопатологическое исследование позволило выделить такие составляющие отношения к болезни, как психологическая реакция на диагноз и лечение, субъективное восприятие болезни, восприятие изменений, связанных с данным заболеванием. Анализ результатов исследования показал, что большая часть наблюдаемых больных ретроспективно оценивала ситуацию заболевания как вероятную для любого мужчины и не считала ее уникальной. Большая часть участников исследования констатировала значительную (от умеренной до сверхвыраженной) степень беспокойства на этапе постановки диагноза и снижение интенсивности переживания со временем. Улучшения в восприятии своего заболевания отметили более 40 % опрошенных пациентов. Вместе с тем более 40 % участников не замечали изменений восприятия болезни с течением времени. Исследование показало высокую частоту послеоперационных осложнений со стороны половой и мочевой систем.
Данные, полученные по методике диагностики самооценки Дембо–Рубинштейн в модификации А.М. Прихожан, продемонстрировали, что мужчины в выборке в целом оценивали себя, свое заболевание и свои межличностные отношения реалистично и адекватно этапу течения заболевания. Достоверные различия выявлены в группах с различным уровнем психического здоровья и на разных этапа течения заболевания.
Группа с неблагополучной картиной психического здоровья в выборке (38 % респондентов) характеризовалась относительной сохранностью «Я-функций» личности с достаточным уровнем компенсации психической активности. При этом у мужчин с индексом психического здоровья ниже нормативного были снижены такие параметры, как самооценка и активность, выраженные в способности постоять за себя, была повышена обидчивость, пациенты чувствовали себя недооцененными, что компенсировалось выраженной рационализацией происходящего.
Мужчины с неблагополучной картиной психического здоровья были более фиксированы на восстановлении половой функции как на приоритетном атрибуте жизни, тогда как мужчины в нормативной группе рассматривали половую функцию как одну из набора жизненных ценностей.
Анализ данных шкалы субъективной оценки отношений показал, что различия между пациентами заключались в снижении в пределах нормы самооценки в группе с неблагополучной картиной психического здоровья по сравнению с группой с нормативным уровнем психического здоровья.
В экспериментально-психологическом исследовании отношения к болезни оценивали доминирующие типы реагирования на болезнь и их распределение. Согласно результатам исследования более половины пациентов адекватно оценивали свое состояние, активно участвовали в лечении, стремились преодолеть трудности, связанные с последствием заболевания. При этом в так называемом гармоничном блоке преобладали анозогнозический и эргопатический компоненты реагирования на болезнь, что свидетельствовало о тенденции преуменьшать значение своего заболевания и бессознательном стремлении отвлечься от травмирующих переживаний с помощью интенсивной привычной деятельности.
Анализ данных определения типов реагирования на болезнь указывает на то, что такие компоненты реагирования на болезнь, как апатия, тревога, меланхолия, ипохондрия, сензитивность, эгоцентризм, неврастеничность, паранойя и дисфория, характерны почти для трети всех больных в выборке.
При сопоставлении данных реагирования на болезнь в группах с различным индексом психического здоровья было установлено, что эргопатический, анозогнозический и гармоничный типы реагирования являются ведущими независимо от благополучия картины психического здоровья. Вместе с тем показатели типов реагирования на болезнь так называемого адаптивного блока были значимо ниже у лиц с низкими показателями психического здоровья. Пациенты, входящие в группу с неблагополучной картиной психического здоровья, характеризовались также значимо более высокими оценками типов реагирования на болезнь, входящими в дезадаптивный блок. Профиль группы «вне нормы» своей конфигурацией напоминал профиль группы паллиативного лечения. Астенизация, выявленная по МОПЗ у пациентов «вне нормативной» группы в типе реагирования на болезнь, проявлялась более высокими показателями тревожного, неврастенического, апатического и других дезадаптивных типов.
Результаты «Я»-структурного теста Аммона показывают, что у пациентов в выборке отсутствует выраженная дезадаптация в связи с заболеванием и его последствиями. Обращают на себя внимание высокий показатель дефицитарного нарциссизма и низкий показатель дефицитарного внешнего Я-ограничения, что свидетельствует о наличии ведущей психологической защиты «рационализация», то есть склонности игнорировать свои переживания в пользу разумных объяснений происходящего.
Сочетание низкого показателя конструктивной и высокого показателя дефицитарной сексуальности означает снижение общей сексуальной активности пациентов. Высокий показатель дефицитарного нарциссизма говорит о сниженной самооценке. Такое сочетание показателей указывает на то, что пациенты оценивают себя как людей, не представляющих интереса для окружающих, и смиряются с этим. Эти данные подтверждают данные клиникопсихологической беседы, шкал субъективной оценки отношений и исследования типов реагирования на болезнь.
Выводы
- У большинства мужчин (70 %) наблюдаются глубокие аффективные переживания по поводу болезни и последующего хирургического лечения.
- В отношении к болезни у мужчин с диагнозом РПЖ на первый план выступают специфические переживания, обусловленные нарушением мочеполовых функций, тогда как неспецифические переживания, связанные с витальной угрозой, пациенты открыто не предъявляют.
- Отношение к болезни у пациентов с РПЖ вне зависимости от возраста и этапа заболевания характеризуется доминированием (53 %) так называемого адаптивного блока типов реагирования на болезнь. При этом 47 % пациентов из выборки реагируют на болезнь по типам, входящим в условно дезадаптивные блоки интерпсихической направленности — тревожный, ипохондрический, неврастенический, меланхолический и апатический, а также интрапсихи ческой направленности — сензитивный, эгоцентрический, паранойяльный и диcфорический.
- Реакции на болезнь у пациентов с нормативным уровнем психического здоровья находятся в диапазоне условно адаптивного типа, для них изменения мочеполовой функции являются менее значимыми. Мужчины с показателями психического здоровья, выходящими за пределы нормативных (38 %), отличаются повышенной фиксированностью на восстановлении половой функции как на приоритетно значимом смысле жизни. У таких мужчин наблюдаются социально дезадаптивные реакции на болезнь с интерпсихической и интрапсихической направленностью.
- Для мужчин всей выборки характерно превышение показателя шкалы «Дефицитарный нарциссизм» над показателем шкалы «Конструктивный нарциссизм», что говорит о нарушении способности к контролю межличностной дистанции и недостаточной согласованности эмоционального опыта, а также указывает на сниженную самооценку. На поведенческом уровне у пациентов могут проявляться склонность к избеганию каких-либо конфронтаций и общая подавленность.
- Показатель «внешнее Я-ограничение» ниже нормативного у всей выборки, что говорит о наличии ведущей психологической защиты «рационализация», то есть склонности игнорировать свои переживания в пользу разумных объяснений происходящего.
- На каждом этапе течения заболевания переживания пациентов отличаются как содержанием, так и интенсивностью, однако напрямую не зависят от течения болезни. У больных, находящихся на этапе лечения, переживания связаны с неопределенностью результатов лечения, что проявляется в выраженном эмоциональном напряжении. У больных, находящихся на этапе ремиссии, наблюдаются снижение самооценки и переживание чувства обиды, эмоциональное напряжение носит латентный характер. У больных на этапе паллиативного лечения переживания обусловлены необратимостью болезни, при этом отмечается снижение эмоционального напряжения.
Литература
- Лукошкина Е.П., Караваева Т.А., Васильева А.В. Этиология, эпидемиология и психотерапия сопутствующих психических расстройств при онкологических заболеваниях // Вопросы онкологии. – 2016. – Т. 62. – № 6. – С. 774–782. [Lukoshkina EP, Karavaeva TA, Vasilieva AV. Etiologija, epidemiologija i psihoterapija soputstvujushhih psihicheskih rasstrojstv pri onkologicheskih zabolevanijah. Voprosy onkologii. 2016;62(6):774-782. (In Russ.)]
- Васильева А.В., Караваева Т.А., Лукошкина Е.П., Карпов А.В. Клинико-психологические факторы риска развития посттравматического стрессового расстройства у пациентов с онкологическими заболеваниями прямой кишки, подвергшихся хирургическому лечению с формированием колостомы // Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева. – 2018. – № 2. – С. 44–53. [Vasilieva AV, Lukoshkina EP, Karavaeva TA, Karpov AV. Kliniko-psikhologicheskie factory riska razvitiya posttravmaticheskogo stressovogo rasstroistva u patsientov s onkologicheskimi zabolevaniyami pryamoi kishki, podvergshikhsya khirurgicheskomu lecheniyu s formirovaniem kolostomy. Review of psychiatry and medical psychology named V.M. Bechterev. 2018;(2):44-53. (In Russ.)]
- Чиссов В.И., Русаков И.Г. Заболеваемость раком предстательной железы в Российской Федерации // Экспериментальная и клиническая урология. – 2011. – № 2. – С. 3–12. [Chissov VI, Rusakov IG. Zabolevaemost’ rakom predstatel’noi zhelezy v Rossiiskoi Federatsii. Experimantal and clinical urology. 2011;(2):3-12. (In Russ.)]
- Аль-Шукри С.Х., Боровец С.Ю. Рак предстательной железы: некоторые аспекты эпидемиологии, этиологии и канцерогенеза // Урологические ведомости. – 2012. – Т. 2. – № 1. – С. 23–25. [Al-Shukri SH, Borovets SYu. Prostate cancer: some aspects of epidemiology, etiology and carcinogenesisr. Urologicheskie vedomosti. 2012;2(1):23-25. (In Russ.)]
- Менделевич В.Д. Клиническая и медицинская психология. – М.: МЕДпресс-информ, 2008. [Mendelevich VD. Klinicheskaya i meditsinskaya psihologiya. Moscow: MEDpress-inform; 2008. (In Russ.)]
- Николаева В.В. Влияние хронической болезни на психику. – М.: Изд-во МГУ, 1987. [Nikolaeva VV. Vlijanie hronicheskoj bolezni na psihiku. Moscow: Izdatel’stvo MGU; 1987. (In Russ.)]
- Конечный Р., Боухал М. Психология в медицине. – Прага: Авиценум, 1974. – С. 199–201. [Konechnyi R, Boukhal M. Psihologiya v meditsine (Psychology in Medicine). Praga: Avitsenum; 1974. P. 199-201. (In Russ.)]
- Караваева Т.А., Васильева А.В., Семиглазова Т.Ю., и др. Алгоритм диагностики тревожных расстройств невротического уровня у онкологических больных // Вопросы онкологии. – 2016. – № 2. – С. 355–360. [Karavaeva TA, Vasil’eva AV, Semiglazova TYu, et al. Algoritm diagnostiki trevozhnykh rasstroistv nevroticheskogo urovnya u onkologicheskikh bol’nykh. Voprosy onkologii. 2016;(2):355-360. (In Russ.)]
- Караваева Т.А., Васильева А.В., Полторак С.В. Принципы и алгоритмы психотерапии тревожных расстройств невротического уровня (тревожно-фобических, панического и генерализованного тревожного расстройств) // Обозрение психиатрии и медицинской психологии им. В.М. Бехтерева. – 2016. – № 4. – С. 42–52. [Karavaeva TA, Vasil’eva AV, Poltorak SV. Printsipy i algoritmy psikhoterapii trevozhnykh rasstroistv nevroticheskogo urovnya (trevozhno-fobicheskikh, panicheskogo I generalizovannogo trevozhnogo rasstroistv). Review of psychiatry and medical psychology named V.M. Bechterev. 2016;(4):42-52. (In Russ.)]
- Смулевич А.Б. Депрессии при соматических и психическихзаболеваниях. – М.: Медицинское информационное агентство, 2003. [Smulevich AB. Depressii pri somaticheskih i psihicheskih zabolevaniyah. Moscow: Medical Informational Agency Publishers; 2003. (In Russ.)]
- Moos R, Tsu V. The crisis of the physical illness: an overview. In: Coping with Physical Illness. Ed by R. Moos. New York: Plenum Medical Book Co; 1977. P. 3-21.
- Психоонкология (обзор исследований). Levin T, Kissane WD (США) [Psihoonkologiya (obzor issledovanii). Levin T, Kissane WD (USA) (In Russ.)]. Доступно по: http://www.helppatient.ru/psychological_help/psychologists/library/001.pdf. Ссылка активна на 06.09.2018.
- Бочаров В.В., Карпова Э.Б., Чулкова В.А., Ялов А.М. Экстремальные и кризисные ситуации с позиции клинической психологии // Вестник Санкт-Петербургского университета. – 2010. – Серия 12. – Вып. 1. – С. 9–16. [Bocharov VV, Karpova EB, Chulkova V. A, Yalov A. M. Extreme and crisis situations from the viewpoint of clinical psychology. Vestnik SanktPeterburgskogo universiteta. 2010;12(1):9-16. (In Russ.)]
- Русина Н.А. Эмоции и стресс при онкологических заболеваниях // Мир психологии. Научно-методический журнал. – 2002. – № 4. – С. 152–160. [Rusina NA. Emotsii i stress pri onkologicheskih zabolevaniyah. Mir psihologii. Nauchno-metodicheskii zhurnal. 2002;(4):152-160. (In Russ.)]
- Марилова Т.Ю. Особенности мотивационной сферы у онкологических больных (рак молочной железы): Автореф. дис. … канд. психол. наук. – М., 1984. [Marilova TYu. Osobennosti motivatsionnoi sfery u onkologicheskih bol’nykh (rak molochnoi zhelezy). [dissertation] Moscow; 1984. (In Russ.)] Доступно по: http://www.dissercat.com/content/osobennosti-motivatsionnoisfery-u-onkologicheskikh-bolnykh-rak-molochnoi-zhelezy. Ссылка активна на 06.09.2018.
- Чулкова В.А. Психологическое исследование личностных реакций на болезнь при раке молочной железы: Автореф. дис. … канд. психол. наук. – СПб., 1999. [Chulkova VA. Psikhologicheskoe issledovanie lichnostnyh reaktsii na bolezn’ pri rake molochnoi zhelezy). [dissertation] Saint Petersburg; 1999. (In Russ.)]. Доступно по: http://www.dissercat.com/content/ psikhologicheskie-posledstviya-stressa-u-bolnykh-rakommolochnoi-zhelezy. Ссылка активна на 06.09.2018.
- Пестерева Е.В. Особенности психологической адаптации пациентов со злокачественными лимфомами на различных этапах заболевания: Автореф. дис. … канд. психол. наук. – СПб., 2011. [Pestereva EV. Osobennosti psikhologicheskoi adaptatsii patsientov so zlokachestvennymi limfomami na razlichnyh etapah zabolevaniya. [dissertation] Saint Petersburg; 2011. (In Russ.)]. Доступно по: http://www.dissercat.com/content/osobennostipsikhologicheskoi-adaptatsii-k-bolezni-patsientov-so-zlokachestvennymi-limfomami. Ссылка активна на 06.09.2018.
- Бажин Е.Ф., Гнездилов А.В. О психогенных реакциях у онкологических больных // Журнал неврологии и психиатрии им. С.С. Корсакова. – 1980. – № 8. – С. 1198–1204. [Bazhin EF, Gnezdilov AV. O psikhogennyh reaktsiyah u onkologicheskih bol’nykh. Zhurnal nevrologii i psikhiatrii imeni S.S. Korsakova. 1980;(8):1198-1204. (In Russ.)]
- Демин Е.В., Блинов О.Г., Чулкова В.А. Качество жизни онкологических больных: методика изучения физической, социальной и психологической адаптации женщин при раке молочной железы и тела матки // Вопросы онкологии. – 1990. – Т. 35. – № 6. – C. 360–364. [Demin EV, Blinov OG, Chulkova VA. Kachestvo zhizni onkologicheskih bol’nyh: metodika izucheniya fizicheskoi, sotsial’noi i psikhologicheskoi adaptatsii zhenshchin pri rake molochnoi zhelezy i tela matki. Voprosy onkologii. 1990;(35):360-364. (In Russ.)]
- Тарабрина Н.В., Ворона О.А., Курчакова М.С., и др. Онкопсихология. – М.: Изд-во Института психологии РАН, 2010. [Tarabrina NV, Vorona OA, Kurchakova MS. Onkopsihologiya. Moscow: Izdatel’stvo of Institut psihologii RAN; 2010. (In Russ.)]
- Burgess C. Stress and cancer. Cancer Survey. 1987;(3):403-416.
- Holland JC. Psychology: where are we, and where are we going? Journal of Psychosocial Oncology. 1992;10(2):103-112.
- Passik S, Grumman K. Posttraumatic Stress Disorder. In: PsychoOncology. Ed by J.C. Holland, W.S. Breitbort, P.B. Jocobson et al. NY: Oxford University Press; 1998. P. 596-607.
- Greenberg DB. Depression in patients with cancer. Psycho-Oncology.1992;(1):197-198.
- Иовлев Б.В., Карпова Э.Б. Психология отношений. Концепция В.Н. Мясищева и медицинская психология. – СПб.: Сенсор, 1999. [Iovlev BV, Karpova EB. Psihologiya otnoshenij. Koncepciya V.N. Myasishcheva i medicinskaya psihologiya. Saint Petersburg: Sensor; 1999. (In Russ.)]
- Тупицын Ю.Я., Бочаров В.В. Методика оценки уровня психического здоровья // Психосоциальная реабилитация и качество жизни: Сборник трудов / Научно-исследовательский психоневрологический институт им. В.М. Бехтерева. – СПб., 2001. – С. 351–361. [Tupicyn YuYa, Bocharov VV. Metodika ocenki urovnya psihicheskogo zdorov’ya / In: Psihosocial’naya reabilitaciyaikachestvo zhizni. Nauchno-issledovatel’skij psihonevrologicheskij institute imeni V.M. Behtereva. Saint Petersburg; 2001. P. 351-361. (In Russ.)]
Статья опубликована в журнале "Урологические ведомости" № 3 2018, стр. 56-66










Комментарии