 Панферов А.С., к.м.н, руководитель центра урологии медицинского центра «Медассист»; доцент кафедры медицинской биоинженерии Юго-Западного государственного университета, Курск, Россия
Панферов А.С., к.м.н, руководитель центра урологии медицинского центра «Медассист»; доцент кафедры медицинской биоинженерии Юго-Западного государственного университета, Курск, Россия
Травмы мочеточника встречаются в 1–2,5% случаев всех поражений мочеполовых органов. На долю ятрогенных повреждений приходится более 80% случаев. Такое их количество связано с активным внедрением в практику малоинвазивных оперативных методов лечения различных урологических заболеваний.
Выбор реконструктивной операции у данных пациентов зависит от функционального состояния почек и мочеточников, протяженности и уровня расположения стриктуры. Особое значение имеет методика Боари, что связано с общим эмбриогенезом нижних мочевыводящих путей. Использование собственных неизмененных тканей мочевыводящих путей является наиболее предпочтительным и физиологичным вариантом оперативного лечения сужений и облитераций мочеточника. При стриктурах в дистальных отделах мочеточника операцией выбора является уретероцистоанастомоз.
Клиническое наблюдение
Пациент Б., 38 лет. В январе 2024 года госпитализирован в клинику по месту жительства с обструктивным камнем нижней трети левого мочеточника. 10.01.2024 года выполнена контактная уретеролитотрипсия слева. Стент-катетер удален через 2 недели после оперативного вмешательства.
После удаления стента пациент стал отмечать дискомфорт, боли в левой поясничной области, гипертермию тела до 39°С. При обследовании: по данным ультразвукового исследования (УЗИ): гидронефроз 2 степени слева. По данным магнитно-резонансной томографии (МРТ) малого таза: МР-признаки циркулярного утолщения стенки и сужения просвета тазового сегмента левого мочеточника (воспалительные и фиброзные изменения), супрастеностическая уретероэктазия до 1 см, в периуретеральной клетчатке незначительно выраженный отек.
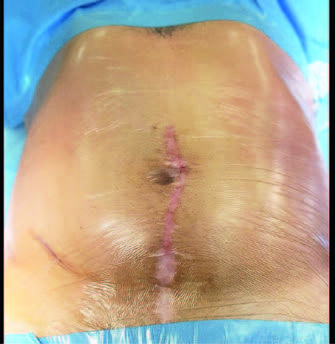
Рис. 1. Послеоперационный рубец после пластики нижней трети левого мочеточника по Боари
19.03.24 года выполнена открытая пластика нижней трети левого мочеточника по Боари (рис. 1). 01.04.24 года выполнено удаление стент-катетера.
В послеоперационном периоде отмечает частые атаки пиелонефрита, учащённое, болезненное мочеиспускание. Неоднократные госпитализации с проведением курса антибактериальной терапии.
При обследовании:
- по данным комплексного уродинамического исследования (КУДИ) от 17.08.2024 года: урофлоуметрия: Qmax – 9,4 мл/сек. Объем выделенной мочи – 128 мл. Объем остаточной мочи – 180 мл. Гипосенсорный мочевой пузырь нормальной емкости, гиперактивности детрузора не выявлено. Индекс контрактильности – 84,5. Активная работа произвольного сфинктера уретры в фазе опорожнения (дисфункциональное мочеиспускание). Признаки функциональной инфравезикальной обструкции.
- по данным УЗИ: мочевой пузырь в виде песочных часов, объемом до 330 мл, расширение левого мочеточника в нижней трети до 5 см после микциии.
- по данным мультиспиральной компъютерной томографии (МСКТ): чашечно-лоханочная система (ЧЛС) с обеих сторон и мочеточник справа без признаков эктазии. На уровне нижней трети левого мочеточника и мочевого пузыря постоперационные изменения.
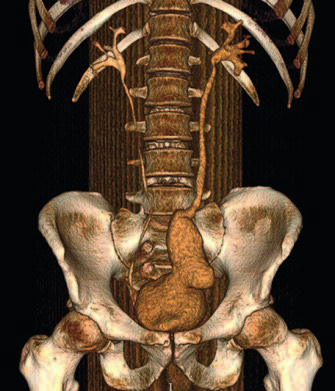
Рис. 2. Данные МКСТ после выполненного оперативного лечения
Выше указанного уровня сохраняется незначительное расширение мочеточника до 7 мм без признаков обструкции (рис. 2).
Рекомендовано реконструктивное оперативное лечение.
До выполнения оперативного лечения назначена консервативная терапия: альфа-адреноблокаторы, м-холинолитики, антидепрессанты, анксиолитики; самокатетеризация мочевого пузыря.
По данным видеоцистоскопии от 15.01.25 года: мочевой пузырь достаточного объема. По левой боковой стенке мочевого пузыря визуализируется дефект диаметром более 5 см. За данным дефектом определяется полость в виде дивертикула, объемом более 150 мл. В куполе данной полости отмечается артифициальное устье (рис. 3).
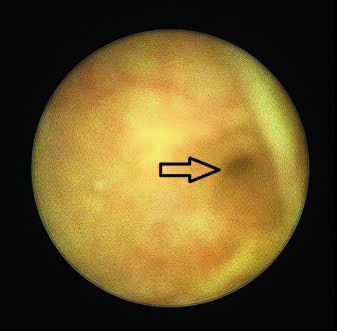
Рис. 3. «Дивертикул» нижней трети левого мочеточника. Стрелкой обозначено неоустье
26.02.25 года выполнено оперативное лечение в объеме лапароскопической реконструкции нижней трети левого мочеточника, стентирование левого мочеточника.
Краткое описание оперативного пособия:
В асептических условиях под эндотрахеальным наркозом открыто установлен оптический троакар на 2 см выше пупка через разрез 1,5 см установлен оптический троакар 10 мм. Создано рабочее пространство с давлением 12 мм рт.ст. В левой паховой области установлено два рабочих троакара 10 мм и 5 мм, справа два рабочих троакара по 5 мм.
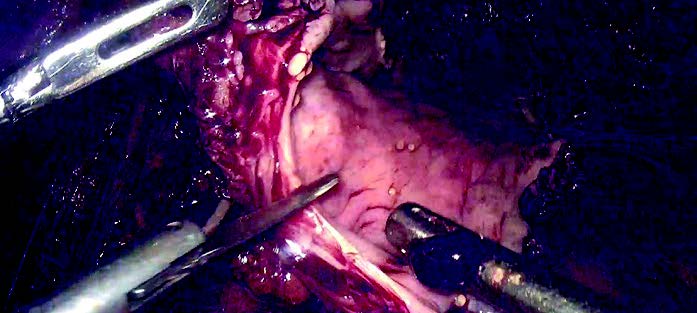
Рис. 4. Лапароскопическая реконструкция нижней трети левого мочеточника
Рассечен листок висцеральной брюшины над подвздошными сосудами слева. Ниже подвздошной артерии определяется расширенный контур левого мочеточника. Мочеточник выделен, резецирована избыточная ткань без отсечения от мочеточника в виде дивертикула (рис. 4). В мочеточник проведен стент-катетер. Дистальный конец стента погружен в мочевой пузырь. Выполнена тубуляризация мочеточника на стент-катетере. В малый таз установлен дренаж. Контроль гемостаза.
Удалены рабочие троакары под контролем зрения, снят карбоксиперитонеум, удален оптический троакар. Швы на троакарные раны. Дренаж фиксирован к коже. Асептическая наклейка. Установлен уретральный катетер Фолея №18 по Ch.
Послеоперационный период протекал без осложнений. По данным цистографии от 10.03.25 года при наполнении мочевого пузыря раствором контрастного вещества до 250 мл экстравазации не выявлено, данных за наличие пузырно-мочеточникового рефлюкса (ПМР) не получено.
Уретральный катетер удален. Мочеис-пускание восстановилось. При контрольной урофлоуметрии: Объем мочеиспускания: 403 мл. Qmax – 30,3 мл/сек. Qave – 19,1 мл/сек. Остаточной мочи нет.
20.03.25 года стент-катетер слева удален.
При контрольных исследованиях: по данным МСКТ от 31.03.25: левая почка: выделительная функция почки не нарушена. Контрастированная ЧЛС не расширена. Слева состояние после пластики мочеточника по Боари, конкрементов в просвете не выявлено, стенки мочеточника в нижней трети равномерно утолщены до 4 мм, просвет мочеточника контрастирован на всем протяжении диаметром от 3 мм до 9,6 мм. Верхняя стенка мочевого пузыря слева деформирована вследствие перенесенной операции, стенки мочевого пузыря не утолщены, в просвете однородное содержимое (рис. 5).
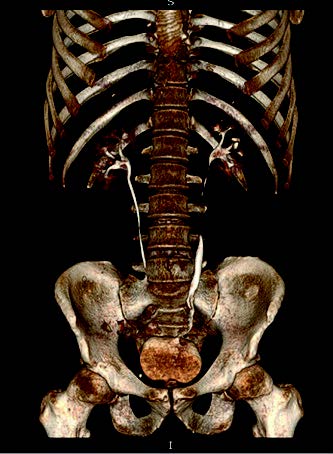
Рис. 5. Данные МСКТ после реконструктивной пластики мочеточника
По данным динамической нефросцинтиграфии (ДНСГ) от 20.05.2025: динамика клиренса: слева – ренографическая кривая паренхиматозного вида с элементами обструкции: представлена замедленным секреторным сегментом, переходящим через сглаженный пролонгированный пик в замедленный нисходящий сегмент. Справа – кривая паренхиматозного вида с элементами обструкции: представлена замедленным секреторным сегментом, переходящим через сглаженный пролонгированный пик в замедленный нисходящий сегмент с тенденцией к снижению с 7 мин.
Максимальные амплитудные значения кривой слева составляют около73% от таковых справа.
Тmaх (норма 2– 5 мин): слева – 5,36; справа – 7,36; Т1/2 (норма до от 6 до 8 мин): слева – 24,53; справа – нет данных.
Долевое функциональное соотношение незначительно нарушено в пользу правой почки и составляет: S/D = 43%/57% (норма в пределах 50/50±5).
Эффективный почечный общий плазмоток снижен до 147,12 мл/мин, для левой почки минимально снижен до 62,83 мл/мин, для правой также минимально снижен до 84,29 мл/мин.
По данным визуального покадрового анализа полученных изображений: поступление радиофармпрепарата (РФП) в паренхиму левой и правой почек своевременное (1 мин), в заметных количествах в обеих почках с 3 минуты.
Мочеточники: левый и правый визуализируется с 6–7 минуты на всем протяжении, нефрагментарно, метаболически не расширены. На момент окончания исследования сохраняется стойкая, ретенция РФП в правой и левой почках. После выполнения ДНСГ с фармакологической нагрузкой 40 мг фуросемида – без выраженных изменений.
Таким образом, реконструктивные операции при ятрогенных повреждениях нижней трети мочеточника с использованием методик по Боари и psoas-hitch эффективны у 92,9% пациентов. У 35,7% пациентов в послеоперационном периоде отмечается клинически незначимый пассивный ПМР. Пациенты, имеющие в анамнезе инфравезикальную обструкцию, операции на мочевом пузыре или повторные пластики мочеточника с использованием лоскутных методик, дистанционную лучевую терапию на область органов малого таза, имеют высокие риски рецидивирующей мочевой инфекции за счет активного и пассивного ПМР.
Наш опыт лечения больных со стриктурой мочеточника позволяет заключить, что в эпоху современной урологии выполнение открытой пластики нижней трети мочеточника не является «золотым стандартом», и не должно рассматриваться как первоочередной вариант оперативного лечения.










Комментарии