Щедров Д.Н.1 , Медведев Н.А.2
1 ГБУЗ ЯО «Областная детская клиническая больница», Россия, г.Ярославль
2 ОГБУЗ «Костромская областная детская больница», Россия, г.Кострома Адрес: 150042, г. Ярославль, ул. Тутаевское шоссе, д. 27, тел.(4852)773915 Эл.почта: shedrov.dmitry@yandex.ru, nick.medvedev2010@yandex.ru.
Введение
Острые заболевания мошонки относятся к числу распространенных в детской хирургической практике и встречаются в различных возрастных группах. Однако известно, что существует два пика встречаемости данной нозологической группы – первый год жизни, а так же пре- и пубертатный периоды, этому способствуют определенные анатомические и физиологические предпосылки. Неонатальный период, особенно начальная его часть, наиболее труден для своевременной диагностики синдрома острой мошонки с учетом интерпретации клинической картины и не всегда достаточной информативности инструментальных методов обследования, что часто приводит к запаздыванию хирургического вмешательства и существенному репродуктивному ущербу в последующем. Значительно влияют на течение острых заболеваний мошонки и анатомические особенности неонатального периода – четкое разделение оболочек яичка, относительная выраженность и гипертонус m. cremaster, обусловливающие значительную подвижность гонады, незаращение влагалищного отростка у 70-90% мальчиков [1]. Усложняет диагностику данной категории состояний у новорожденных и безусловно редкая их частота в этом возрасте – не более 0,7-1,2% всех случаев синдрома острой мошонки. Редко, когда авторы описывают более десятка наблюдений [2], а ряд заболеваний – тромбоз семенного канатика, сдавление яичка грыжей описываются как казуистические ситуации [3]. Все это приводит к утяжелению прогноза в отношении сохранности гонады и фертильности в последующем в сравнении с детьми старшего возраста [4]. Так по данным Yerkes [5] подавляющее большинство случаев синдрома острой мошонки у новорожденных – до 90-100% - приводит к утрате страдающей гонады. Таким образом, улучшение результатов лечения острых заболеваний мошонки и сохранение репродуктивного потенциала у новорожденных являются актуальной задачей детской урологии.
Материалы и методы исследования
Мы наблюдали в клинике Областной Детской Клинической Больницы г.Ярославля на протяжении 12 лет 33 новорожденных с синдромом острой мошонки, что составило 0,6 % от всех больных с синдромом острого заболевания яичка (ОЗЯ) и 0,5 % среди всех новорожденных с хирургической патологией. Среди них дети первых суток жизни составили большинство – 20 человек. Нозологический состав поражений представлен в таблице 1.
Таблица 1. Нозологический состав ОЗЯ
| Неполитический форма | Количество больных (n=33) | % |
| Заворот яичка | 11 | 33 |
| Тромбоз сосудов семенного канатика | 4 | 12 |
| Эиидидимоорхит | 9 | 27 |
| Травма мошонки | 5 | 15 |
| Сдавление яичка грыжей | 2 | 6 |
| Вторичное гематоцеле на фоне гемоперитонеума | 1 | 3 |
Больных осматривали неонатолог, акушер, проводили УЗИ органов мошонки. Все дети были переведены в специализированное отделение из родильных домов по установлении диагноза. В ряде случаев срок начала заболевания отметить точно не удавалось в силу отсутствия жалоб и выраженности клиники. В таких случаях время начала заболевания было определено не точно (период между осмотрами), отправной точкой считали время последнего осмотра.
Все результаты проведенного исследования были обработаны статистически с помощью компьютерных программ “Excel”, «Biostat». Проводили вычисление средних арифметических, “t-критерий” Стьюдента. Достоверными считали различия при р < 0,05.
Результаты исследования
Заворот яичка явился наиболее опасной патологией по своим исходам. Во всех случаях начало заболевания условно отнесено к первым часам жизни и интранатальному периоду, т.к. грань между пре - и постнатальным заворотом отчетливо определить очень затруднительно. Срок до поступления в специализированный стационар составил от 12 часов до 6 суток (25,3±11,4 часа). Все дети были направлены из медицинский учреждений сразу после осмотра неонатолога. Однако только в двух случаях был установлен диагноз заворота яичка, остальные дети поступали с подозрением на некроз яичка, орхит, ущемленную грыжу, гидроцеле и т.д. В одном наблюдении констатирован двухсторонний заворот яичка. Следует отметить отсутствие характерной клинической картины, время начала заболевания было определено с точностью до нескольких часов (период между осмотрами), выраженный отек оболочек мошонки, наступающий очень быстро у новорожденных не позволял детально оценить местную симптоматику и уточнить диагноз. Так, типичные симптомы – острое начало, выраженный болевой синдром, подтягивание яичка, иррадиация болевого синдрома и т.д. не поддавались оценке. Клиническая картина становилась явной при возникновении неспецифических симптомов уже зашедшей далеко стадии заболевания. Данная ситуация относилась в полной мере и к другим нозологическим формам обсуждаемой группы заболеваний. В целом, клинические признаки не всегда позволяют уточнить нозологическую форму, пожалуй, кроме случаев травмы органов мошонки и гематоцеле, но с учетом пальпаторной плотности яичка, пальпации плотного семенного канатика позволяют оценить тяжесть поражения и ургентность ситуации. Ультразвуковое исследование с допплерографией проведено всем больным. Констатировано отсутствие кровотока в яичке, заподозрены его некротические изменения.
Вместе с тем отсутствовали типичные ультразвуковые симптомы заворота – извитость семенного канатика, поперечное положение яичка, подтянутость яичка, прекращение кровотока в месте странгуляции семенного канатика. Все пациенты были оперированы в экстренном порядке по стабилизации физиологических неонатальных состояний, срок от поступления до операции составлял 2,1±0,8 часа. Принятую рядом авторов [6] тактику выполнения операции экстренно в первые 24 часа и отсроченно при большем сроке считаем несостоятельной применительно к новорожденным, т.к. срок заболевания определяется условно со значительным разбросом по времени. Заворот составил от 360º до 1440º (440 ± 41º), что несколько меньше, чем в старшей возрастной группе (525 ± 59º). В девяти случаях констатирован некроз гонады, что вынудило выполнить орхэктомию, в двух наблюдениях (срок заболевания 17 и 22 часа) при отсутствии кровотока по данным УЗДГ жизнеспособность клинически была оценена как сомнительная, яички оставлены, при последующем наблюдении в динамике отмечен кровоток в паренхиме, яички сохранены. Во всех случаях мы проводили фиксацию контралатерального яичка по оригинальной методике (приоритетная справка № 2013116240) с учетом тяжести исходов, в то время как в старшем возрасте при отсутствии клинических предпосылок считали возможным воздержаться от профилактической операции. Таким образом, обращает на себя внимание фатальная в большинстве случаев длительность заболевания, оставляющая мало шансов на сохранение яичка и трудность установки точного диагноза до операции.
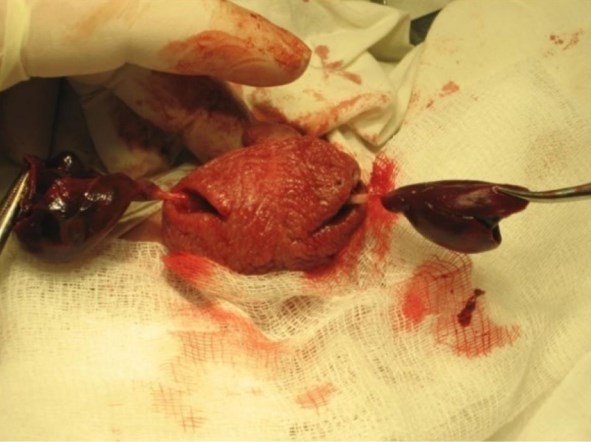
Рисунок 1. Двусторонний тромбоз сосудов семенного канатика
Вместе с тем УЗИ с УЗДГ, являющиеся золотым стандартом диагностики заболеваний мошонки показывают низкую эффективность и значительное количество гипердиагностичесих случаев[7] вследствие трудности эхолокации сосудов очень малого диаметра и наличия низкоскоростного кровотока, не позволяя его отчетливо зафиксировать. Одной из причин низкой информативности исследования мы считаем гидрофильность тканей новорожденного, в том числе и тестикулярной. Четверо пациентов с тромбозом сосудов семенного канатика были госпитализированы в первые сутки жизни, в одном наблюдении отмечен казуистический случай двухстороннего тромбоза сосудов (рис 1). Во всех наблюдениях диагноз некроза яичка был выставлен по результатам УЗИ и УЗДГ до операции, однако сам тромбоз не был диагностирован и являлся интраоперационной находкой. При проведении эхолокации у больных ни в одном случае не были отмечены извитость семенного канатика и прерывистость кровотока в нем. Обращает внимание тот факт, что у всех детей имела место истинная гиперволемическая полицитемия в выраженной степени, обусловленная различными причинами, уровень гематокрита составлял в среднем 78%±11%, что позволяло трактовать данную ситуацию как проявление синдрома полицитемии новорожденных [8].Предоперационный период у данной категории пациентов осложнялся необходимостью проведения частичной обменной трансфузии, оттягивающей операцию на несколько часов. Во всех случаях выполнена орхофуникулэктомия ввиду некроза яичка, что указывает на явно пренатальный характер тромбоза, не оставлявший шансов на сохранение гонады. Вместе с тем считаем, что предположить истинный диагноз в данной группе пациентов возможно на основании сопоставления анамнеза, клинических, ультразвуковых и лабораторных данных, а фатальность ситуации позволяет выполнить операцию несколько отсрочено после соответствующей подготовки, коррекции фоновых и транзиторных неонатальных состояний.
Эпидидимоорхит имел место у девяти детей. Все дети поступали в возрасте старше 7 дней. Из особенностей клиники отмечалась подострое начало заболевания с определением манифестации с точностью до суток. Клиническая картина носила неспецифический характер ввиду выраженности местных воспалительных изменений. В шести случаях из девяти (66,7%) у детей была отмечена инфекция мочевыводящих путей, что доказывает связь ее с эпидидимитом с несколько большей частотой, чем у детей старшего возраста [9]. Высокую информативность в диагностике играло ультразвуковое исследование и допплерография, позволившие во всех случаях исключить заворот яичка и поставить верный диагноз, а также оценить характер воспалительного процесса в мошонке. В оценке показаний к способу лечения мы пользовались принятыми ранее в клинике критериями метода выбора для детей старшего возраста [10]. Характер воспалительного процесса был более агрессивным, чем у пациентов старшего возраста, отмечено более тяжелое течение заболевания с преобладанием деструктивных форм, что определило и более активную хирургическую тактику. Срок заболевания к моменту поступления при детальном изучении анамнеза также оказывался более значительным, чем у пациентов более старшего возраста. Большинство больных было оперировано в связи с развитием гнойных форм и необходимости санации серозной полости мошонки и декомпрессии яичка. В двух наблюдениях сохранение гонады было невозможным ввиду ее некротического поражения.
Обращает внимание факт, что гнойные осложнения отмечались не в процессе лечения, а имели место уже при поступлении в специализированный стационар (табл. 2).
Таблица 2. Соотношение методов лечения и исходов при эпидидимите у детей различных возрастных групп
| Критерий оценки | Новорожденные | Дети 1-3 лет | Дети старше 3 лет |
| срок заболевания * | 49,5 ± 18,1 | 31,5 ± 9,4 | 28,3 ± 11,7 |
| кол-во тяжелых форм ** | 55,5% | 41,1% | 21,7% |
| консервативное лечение** | 0 | 32,3% | 55,3% |
| пункционное лечение** | 33,3% | 46,4% | 36,2% |
| оперативное лечение** | 66,7% | 21,3% | 8,5% |
| орхэктомии** | 22,2% | 0 | 0,75% |
Для всех значений р< 0,05. * - значения приведены в часах ** - значения приведены в процентах
Таким образом, видна отчетливая обратная зависимость между возрастом пациентов с одной стороны, тяжестью течения и количеством фатальных для органа исходов с другой. Травма органов мошонки с повреждением яичка отмечена в пяти наблюдениях. Причиной травмы было травматичное прохождение родовых путей, у 4 (80%) больных отмечено тазовое предлежание и роды крупным плодом. Все дети были госпитализированы в специализированное отделение в первые сутки после травмы (16,5±2,2 часов). В двух случаях имели место разрывы яичка I и III степени, в трех – подкапсульные гематомы. Диагноз был уточнен во всех случаях данными УЗИ, констатировавшие дефект паренхимы и гематоцеле одностороннее. В случаях подкапсульных гематом у двух больных определено скопление крови под капсулой яичка, в одном случае отмечено обеднение кровотока в паренхиме на фоне ее компрессии гематомой, пациент был оперирован в экстренном порядке. Показанием к операции мы считаем разрыв паренхимы (производили ушивание дефекта нитью PDS 6/0) или компрессию гонады гематомой (производили щадящее вскрытие капсулы яичка), во всех случаях операцию завершали дренированием полости мошонки. Гонады удалось сохранить у всех пациентов. Сдавление яичка ущемленной грыжей мы наблюдали у двух пациентов 7 и 12 суток жизни. В обоих случаях диагноз грыжи был установлен только по факту ее ущемления. Срок заболевания составил 17 и 22 часа. Клинически диагноз не вызывал сомнения и был подтвержден ультразвуковым исследованием, выявившим резкое обеднение тестикулярного кровотока, что потребовало активной хирургической тактики и отказа от консервативного вправления грыжи. В первом случае отмечена транзиторная ишемия яичка вследствие сдавления грыжевым содержимым в паховом канале с отчетливой его жизнеспособностью в процессе декомпрессии и интраоперационного наблюдения. У второго ребенка при длительности заболевания 22 часа при ревизии пахового канала выявлены ишемия (обратимая) петли тонкой кишки и сдавление элементов семенного канатика с некрозом яичка, что потребовало выполнения орхофуникулэктомии. У одного ребенка наблюдали вторичное гематоцеле на фоне травматического гемоперитонеума. В нашем наблюдении родовая травма внутренних органов (разрыв печени) у ребенка пяти часов жизни проявилось падением показателей красной крови, отнесенных на счет сопутствующей соматической перинатальной патологии. Диагноз был установлен по истечении нескольких часов по визуализации двухстороннего гидроцеле и гематомы, распространяющейся на бедра и переднюю брюшную стенку (рис 2). Дальнейшее ультразвуковое обследование уточнило диагноз абдоминальных повреждений и исключило непосредственную травму яичек. От хирургического вмешательства на органах брюшной полости в данном наблюдении пришлось воздержаться ввиду тяжелой сопутствующей патологии (СДР, недоношенность, ВЖК), приведшей к летальному исходу. Выполнена пункция мошонки с двух стон с эвакуацией суммарно 28 мл жидкой крови. Оставление крови в полости мошонки считаем нежелательным ввиду вероятного развития орхоэпидидимита, вторичного инфицирования и спаечного процесса в серозной полости.
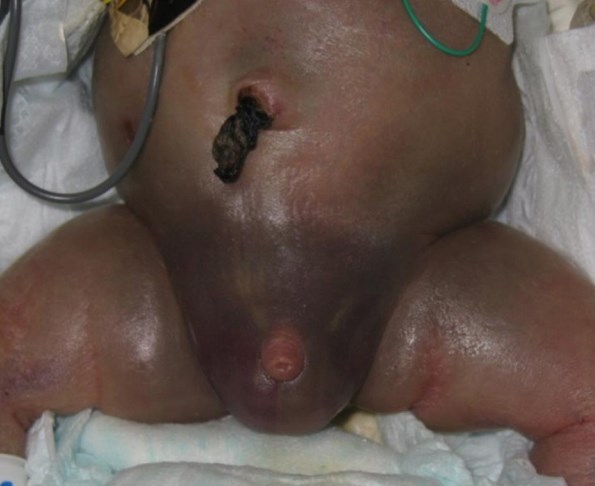
Рисунок 2. Клинический случай вторичного гематоцеле на фоне травматического гемоперитонеума
В целом, в сравнении с результатами лечения синдрома острого заболевания яичка в других возрастных группах отмечаются большие оперативная активность и большая число неблагоприятных исходов с потерей гонады [4,6] (табл. 3).
Таблица 3. Соотношение методов лечения и исходов синдрома ОЗЯ у новорожденных*
| Нозологические формы | Оперировано | Потеря гонады | ||
| Новорожденные | Старшие дети | Новорожденные | Старшие дети | |
| Заворот яичка | 100% | 100% | 81,80% | 42% |
| Тромбоз сосудов СК | 100% | 0 | 100% | 0 |
| Эпидидммит | 66,70% | 17,50% | 22,20% | 0,60% |
| Травма | 60% | 7% | 0 | 3% |
| Сдавление грыжей | 100% | 0 | 50% | 0 |
| Втор. гематоцеле | 100% | 0 | 0 | 0 |
| Суммарно | 72,80% | 20,70% | 42,30% | 7,60% |
Для всех значений р< 0,05
* Детально старшую возрастную группу мы не рассматриваем, так как она выходит за рамки данной работы, приводя лишь сравнительные значения.
Выводы
Исходя из анализа литературы и собственного материала считаем: острые заболевания органов мошонки является серьезной патологией, часто приводящей к потере органа и снижению репродуктивного потенциала. Наиболее доступным и информативным методом диагностики, как и в старшем возрасте, остается ультразвуковое исследование с допплерографией. Однако отмечаются значительно большее количество ошибок, многие из которых относится к дифференциальному диагнозу заворота яичка и тромбоза сосудов семенного канатика с оценкой кровотока в пораженном органе, ввиду низкоскоростного его характера и малого диаметра сосудов, что вызывает необходимость ориентироваться на косвенные данные клиники и УЗИ, а не принимать УЗДГ как золотой стандарт диагностики. Таким образом, использование в комплексе УЗИ и УЗДГ с ориентацией на клинические данные позволяет существенно повысить точность диагностики. В ряде случаев (тромбоз сосудов семенного канатика) ургентная картина развивается на фоне системных транзиторных состояний, соответственно их своевременная коррекция является профилактикой острой патологии со стороны репродуктивных органов. Для воспалительных заболеваний органов мошонки характерен более агрессивный характер течения и большая частота деструктивных форм, что вынуждает к более активной хирургической тактике. В целом течение всех групп заболеваний, входящих в синдром острой мошонки протекает более тяжело и с худшими исходами, что сокращает время для диагностических мероприятий и обосновывает более активную хирургическую тактику. В периоде новорожденности оперируется более 70% пациентов и потерей гонады сопровождается более 40% операций, в то время как в старшем возрасте оперируется несколько более 20%, а органоуносящие операции составляют всего 7,6%. Исходя из анализа материала считаем: улучшение исходов лечения новорожденных с синдромом острой мошонки и сохранение репродуктивного потенциала возможны только при соблюдении следующих организационных и клинических положений.
- Большая настороженность врачей, работающих с данным контингентом детей на этапе первичного неонатального звена и быстрейший перевод в специализированные учреждения (отделения)
- Только комплексное применение диагностических методов (УЗИ + УЗДГ) в сочетании с клиникой и использование их в сжатые сроки позволяет установить правильный диагноз. На сегодняшний день УЗДГ в отрыве от УЗИ не может являться «золотым стандартом» оценки жизнеспособности гонады у новорожденного и методом определяющим тактику ведения
- Несмотря на тенденции консерватизма в лечении синдрома острой мошонки у детей вообще активная хирургическая тактика у новорожденных полностью обоснована и позволяет избежать в ряде случаев некроза яичка и воспалительных осложнений со стороны гонады, приводящих к орхэктомии.
Литература
1. Абаев, Ю.К. Синдром острой мошонки у новорожденных / Ю.К. Абаев // Медицинские новости. 2007. - № 2. - С.21-25.
2. Biplab, N. Neonatal testicular torsion: a systematic literature revive / N. Biplab, L.N. Feilim // PediatrSurdgInt. 2011. – Vol.27. – P.1037-1040.
3. Zerin J.M, Testicular infarction in the newborn: ultrasound findings / J.M. Zerin, M.A. DiPietro, A. Grignon et al. // PediatrRadiol. – 1990. - Vol.20. - P.329-30.
4. John, C.M. Neonatal testicular torsion – a lost cause / C.M. John, G. Kooner, D.E. Mathew et al. // ActaPaediatr. 2008. - Vol.97. – P.502-504.
5. Yerkes, E.B. Management of perinatal torsion: today, tomorrow or never? / E.B. Yerkes, F.M. Robertson, J. Gitlin et al. // J.Urol. 2005. - Vol.174. – P.579-582.
6. Knight, P.J. The diagnosis and treatment of the acute scrotum in children and adolescents / P.J. Knight, L.E. Vassy // Ann Surg. 1984. - Vol.200. – P.664-673
7. Клиническая андрология / В.Б. Шилл, Ф. Кохмаира, Т. Харгрива // М.: ГЭОТАР- Медиа. 2011. - С.800.
8. Ehrenkranz, R.A. Partial Exchange Transfusion for Polycythemia Hyperviscosity Syndrome / R.A. Ehrenkranz, M.J. Bizzarro, P.G. Gallagher // AmJPerinatol. 2011. - Vol.28(7). - P.557-564
9. Щедров Д.Н. Оптимизация диагностики и лечения острого эпидидимита у детей: Автореф. дис. канд. мед. наук. – М., 2011. – 18 с.
10. Лечебная тактика при острых эпидидимитах у детей / А.Ю. Павлов, Т.Н. Нечаева, Д.Н. Щедров // Урология. – 2010 - № 4-С.78-82.
Статья опубликована в журнале "Вестник урологии". Номер №4/2014 стр. 25-35










Комментарии