Комяков Б.К.1 , Гулиев Б.Г.1 , Идрисов Ш.Н.2 , Шипилов А.С.3
1 Северо-Западный государственный медицинский университет имени И.И. Мечникова, кафедра урологии, Санкт-Петербург
2 Клиника «Скандинавия», Санкт-Петербург
3 ГБУЗ «Николаевская больница», отделение урологии, Санкт-Петербург 194354, г.Санкт-Петербург, пр.Луначарского, 15-1-128, тел: (921) 945 34 80, Эл.почта: komyakovbk@mail.ru, gulievbg@mail.ru
Введение. В настоящее время количество лапароскопических и эндоурологических операций неуклонно растет, а открытые операции с каждым годом выполняются все реже и реже. Однако новые малоинвазивные операции порождают и новые хирургические осложнения. Наряду с гинекологическими операциями одной из частых причин частой травмы мочеточника является уретероскопия. При ее выполнении происходит повреждение слизистой и перфорация стенки. Но более серьезной травмой мочеточника при уретероскопии является его частичный или полный отрыв. С широким внедрением уретероскопов и экстракторов для литоэкстракции увеличилось число подобных осложнений [1-4]. Основной причиной отрыва мочеточника несомненно является насильственное низведение крупного камня. В практике отсутствует четкий алгоритм ведения этих больных. В зависимости от уровня отрыва мочеточника можно применять различные варианты уретероцистанастомоза, кишечную пластику мочеточника и аутотрансплантацию почки [5-10]. Попытка укладывания мочеточника на прежнее место и анастомозирование с проксимальным участком заканчивается развитием протяженного дефекта мочеточника, что связано в первую очередь с нарушением кровоснабжения.
При противопоказаниях к реконструктивным операциям можно установить нефровезикальный шунт или пункционную нефростому, или выполнить нефрэктомию [11-13]. В литературе имеются несколько публикаций о результатах оперативного лечения больных с отрывом мочеточника [1, 5, 8, 14-16]. В основном это связано с низкой встречаемостью подобных травм ВМП. В данной статье мы провели анализ результатов хирургического лечения больных с отрывом мочеточника и обзор литературы.
Материалы и методы. С 2006 по 2016 г. в клинике СЗГМУ им И.И. Мечникова под наблюдением находилось 8 больных с отрывом мочеточника после эндоскопических операций. Все больные были мужчинами, возраст их колебался от 50 до 71 года. У всех из них мочеточник был поврежден при уретероскопии с контактной литотрипсией и литоэктракцией. Его отрыв был диагностирован на границе верхней и средней трети у 2, ниже пиелоуретерального сегмента на 4 см у 4, полный отрыв от лоханки у 2 больных. У 7 из них травма мочеточника случилась в других стационарах. Им ранее была выполнена ревизия забрюшинного пространства и дренирование почки путем пиелонефростомии (6) и уретерокутанеостомии (1). В нашей клинике был один случай отрыва мочеточника, выполнена лапароскопическая нефрэктомия с аутотрансплантацией почки. Больному с уретерокутанеостомой слева установлен нефровезикальный шунт. У 6 пациентов с протяженными стриктурами мочеточника выполнена илеоуретеропластика. Сведения о больных с отрывом мочеточника представлены в таблице 1.
Таблица 1. Сведения о больных с отрывом мочеточника
| №. – пол. – возраст | Клинический диагноз. Причины отрыва мочеточника | Предыдущие операции на ВМП | Виды выполненных операций |
| 1. – М. – 56. | Камень верхней трети правого мочеточника 10 мм, контактная уретеролитотрипсия | Открытая люмботомия, пиелонефростомия | Тонкокишечная пластика мочеточника |
| 2. – М – 50. | Камень верхней трети правого мочеточника 9 мм, контактная уретеролитотрипсия | Открытая люмботомия, пиелонефростомия | Тонкокишечная пластика мочеточника |
| 3. – М. – 67. | Камень верхней трети правого мочеточника 11 мм, контактная уретеролитотрипсия | Открытая люмботомия, пиелонефростомия | Тонкокишечная пластика мочеточника |
| 4. – М. – 71. | Камень средней трети левого мочеточника 10 мм, контактная уретеролитотрипсия | Открытая люмботомия, уретерокутанеостомия слева | Нефровезикальное шунтирование |
| 5. – М. – 64. | Камень средней трети правого мочеточника 8 мм, контактная уретеролитотрипсия | Открытая люмботомия, пиелонефростомия | Тонкокишечная пластика мочеточника |
| 6. – М. – 58. | Уретеролитотрипсия слева. Отрыв при извлечении эндоскопа | - | Лапароскопическая нефрэктомия с аутотрансплантацией |
| 7. – М. – 60. | Камень средней трети левого мочеточника 7 мм, контактная уретеролитотрипсия | Открытая люмботомия, вскрытие уриномы, пиелонефростомия | Тонкокишечная пластика мочеточника |
| 8. – М. – 36. | Камень верхней трети левого мочеточника 8 мм, контактная уретеролитотрипсия | Открытая люмботомия, уретеро-уретероанастомоз, Стентирование | Лапароскопическая кишечная пластика мочеточника |
Всем больным выполняли лабораторные анализы, ультразвуковое исследование почек и малого таза, компьютерную томографию брюшной полости, ретроградную уретерографию и антеградную пиелоуретерографию, динамическую сцинтиграфию. Данное обследование позволяло уточнить протяженность стриктуры мочеточника и функциональное состояние почек.
Больным с отрывом мочеточника выполнены различные хирургические вмешательства. При подобной травме, которая случилась в нашей клинике, мы лапароскопическим доступом удалили правую почку и пересадили на подвздошные сосуды в ипсилатеральную подвздошную область. У 6 больных с протяженным дефектом мочеточника выполнена илеоуретеропластика: у 4 – открытым, у 2 – лапарокопическим доступом. техника которой заключалась в следующем. Независимо от доступа трансперитонеально выделяли дистальный конец поврежденного мочеточника или лоханку, резецировали участок подвздошной кишки необходимой длины. Межкишечный анастомоз формировали с помощью линейного сшивающего устройства. Изолированный сегмент кишки располагали изоперистальтически. На стенте вначале выполняли анастомоз с дистальным концом мочеточника, затем с мочевым пузырем. У пациента с полным отрывом правого мочеточника от лоханки илеоуретеропластика была выполнена из двух доступов. Вначале в положении больного на боку люмботомическим разрезом выделяли почку и лоханку, затем выполняли нижнесрединную лапаротомию с резекцией тонкой кишки и анастомозированием с мочевым пузырем. Затем через люмботомический доступ верхний конец кишки пришивали к лоханке. Пациент с уретерокутанеостомой слева отказался от илеоуретеропластики, ему выполнено нефровезикальное шунтирование.
Результаты. Реконструктивные операции и нефровезикальное шунтирование были успешными у всех больных. Осложнений в послеоперационном периоде не было. Среднее время кишечной пластики составило 180 мин (от 125 до 240 мин), лапароскопической нефрэктомии с аутотрансплантацией – 210 мин, нефровезикального шунтирования – 110 мин. Гемотрансфузия проводилась только больному с аутотрансплантацией. В отдаленные сроки функция почки после аутотрансплантации и кишечной пластики мочеточника была удовлетворительной. У больного с нефровезикальным шунтированием контрастирование полостной системы своевременное, умеренно расширена чашечнолоханочная система.
Приводим клиническое наблюдение успешной лапароскопической интракорпоральной тотальной тонкокишечной пластики левого мочеточника после его полного отрыва.
Больной, 36 лет, поступил в нашу клинику в плановом порядке с жалобами на наличие нефростомического дренажа слева. Из анамнеза известно, что 6 месяцев назад во время уретероскопии с контактной литотрипсией был оторван мочеточник на уровне на 3-4 см ниже пиелоуретерального сегмента. Произведена люмботомия с ревизией забрюшинного пространства, мочеточник был уложен обратно и анастомозирован на стенте с проксимальным концом. Далее несколько раз проводилось повторное стентирование мочеточника. После удаления очередного стента у больного развился обструктивный пиелонефрит, при ультразвуковом исследовании выявлено резкое расширение полостной системы левой почки. Выполнена пункционная нефростомия, проводилась анттибактериальная терапия. В дальнейшем на антеградной пиелоуретерограмме диагностирована протяженная облитерация левого мочеточника (рис. 1). Решено выполнить его тонкокишечную пластику лапароскопическим доступом.
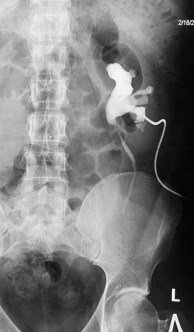
Рис. 1. Антеградная пиелограмма слева больного 36 лет
В области пупка установлен троакар 11 мм, далее еще три троакара под контролем лапароскопа. Толстая кишка мобилизована и отведена медиально. С техническим трудностями выделена лоханка левой почки, обнаружить проксимальный участок мочеточника из-за выраженного рубцового процесса не представляется возможным. Интракорпорально произведена резекция тонкой кишки, межкишечный анастомоз сформирован аппаратным швом (рис. 2, 3)
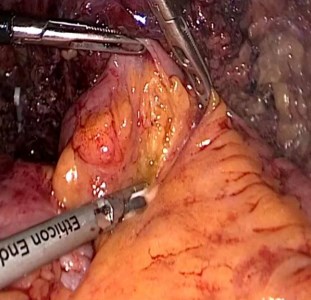
Рис. 2. Мобилизация тонкой кишки
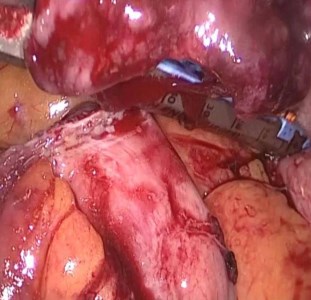
Рис. 3. Межкишечный аппаратный шов
Сегмент подвздошной кишки расположен изоперистальтически, выполнен пиело-кишечный анастомоз (рис. 4). Затем установлен стент и дистальный конец кишки анастомозирован с мочевым пузырем (рис. 5). На 8-е сутки пациент выписан на амбулаторное лечение, стент извлечен через 5 недель.
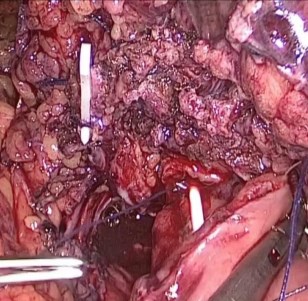
Рис. 4. Пиело-кишечный анастомоз
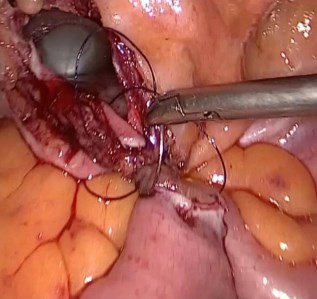
Рис. 5. Кишечно-пузырный анастомоз
После удаления нефростомического дренажа выполнена КТ-урография: функция левой почки удовлетворительная, нарушения уродинамики нет (рис. 6, 7).
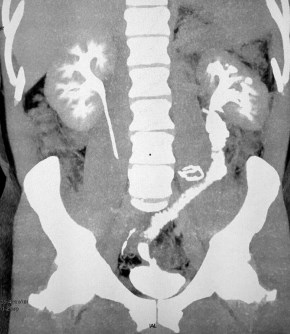
Рис. 6. КТ урография после тотальной кишечной пластики левого мочеточника
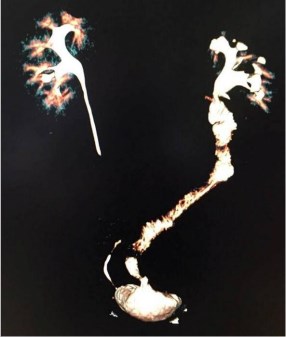
Рис. 7. 3D КТ реконструкция после кишечной пластики левого мочеточника
Отсутствие интраабдоминальных операций и спаечной болезни у данного пациента позволили полностью заместить левый мочеточник сегментом тонкой кишки с использованием лапароскопического доступа.
Обсуждение. Эндоскопические операции на мочеточнике по поводу камней являются часто выполняемыми хирургическими вмешательствами. Несмотря на их малоинвазивность, для них присущи такие осложнения как перфорация мочеточника и травма его слизистой, которые приводят к кровотечению, перифокальному воспалению и стриктуре. Редкими осложнениями уретероскопии являются отрывы мочеточника. По данным разных авторов они встречаются в 0,06-0,45% случаев [2-4]. По данным CROES исследования результатов 9555 уретероскопий подобные травмы мочеточника наблюдались у 0,1% больных [15].
Наиболее частой причиной отрыва мочеточника является насильственное низведение его крупных, длительно стоящих и «вколоченных» камней любой локализации [4]. При проведении уретероскопа до лоханки, его широкая дистальная часть может застрять в устье мочеточника и при попытке извлечения привести к отрыву мочеточника. Отрывы мочеточника могут быть в зависимости от вида используемого уретероскопа (гибкого или ригидного). В 2011 году Ordon M. et al. [14] описали механизм развития отрыва мочеточника при использовании ригидных эндоскопов и назвали его как «scabbard avulsions». Они наблюдали трех пациентов с данной травмой, которая случилась не момент низведения камня петлей Дормиа. Механизм повреждения был связан с плотным «застреванием» уретероскопа в юкставезикальном отделе мочеточника. При извлечении эндоскопа происходил отрыв мочеточника из двух дистальнего и проксимального точек, и вся его травмированная часть удалялась вместе с уретероскопом. При насильственном низведении камня отрыв наблюдается в проксимальном участке мочеточника, который часто «выворачивается» наружу. У этих больных существует возможность обратного укладывания мочеточника и анастомозирования с верхним оставшимся концом. Однако, чем выше уровень травмы, тем высокий риск рубцевания мочеточника из-за нарушения кровоснабжения. Что касается влияния размера ригидного уретероскопа на развитие «scabbard avulsions», по данным MAUDE исследования [16] таковые отсутствуют, так как они наблюдались даже при использовании полуригидных эндоскопов небольшого диаметра (4,5/6,5 Fr). Отрывы мочеточника могут быть при гибкой уретеропиелоскопии и обычно связаны с насильственным извлечением эндоскопа с нарушеннной дефлекцией изгибаемой части. Причиной этой проблемы могут быть неоднократные стерилизации инструмента или полное изгибание его дистального конца через узкую шейку чашки с невозможностью обратного выпрямления [14, 17]. Поэтому авторы рекомендуют перед операцией проверить гибкий уретеропиелоскоп, в особенности функцию его дистальной части [17].
Для исключения развития отрыва мочеточника нужно соблюдать определенные осторожности. Стенка мочеточника является очень тонкой и легко повреждается при использовании жестких эндоскопов. Опасность повреждения мочеточника, вплоть до его отрыва, увеличивается при эндоскопическом удалении длительно стоящих камней (более 3 мес) проксимальной части мочеточника диаметром более 5 мм [3, 8]. При неадекватном обезболивании больного и его повышенной чувствительности извлечение туго установленного уретероскопа, в особенности при камнях верхней трети, также может привести к отрыву мочеточника. К другим предрасполагающим факторам можно отнести извилистость мочеточника, наличие в анамнезе операций на ВМП, грубые манипуляции щипцами и петлей Дормиа, насильственное низведение крупного камня, кровотечение из стенки мочеточника и плохая видимость во время литотрипсии. Аккуратные манипуляции при выполнении уретеролитотрипсии в этих вышеперечисленных случаях позволяет избежать серьезных осложнений.
Хирургическая тактика при отрыве мочеточника остается дискутабельной. Обычно выбор наиболее подходящего пластического вмешательства зависит от уровня отрыва мочеточника и образовавшегося при этом его дефекта. При локализации повреждения в тазовом отделе мочеточника выполняется уретероцистанастомоз, в прилоханочном участке – уретеропиелоили каликоанастомоз. Однако после «высоких» отрывов мочеточника часто развивается его протяженный дефект, требующий проведения его кишечной пластики или выполнения аутотрансплантации почки. В настоящее время существует возможность лапароскопического удаления почки для аутотрансплантации, что снижает ее травматичность [6, 7]. Но при данной операции могут быть сосудистые осложнения в виде тромбоза почечной артерии, несостоятельность анастомоза с кровотечением. Тонкокишечная пластика мочеточника позволяет заместить его любой дефект вплоть до тотального замещения, и при этом подвздошные сосуды не дискредитируются. Однако при данной операции возможны такие осложнения как несостоятельность межкишечного анастомоза, спаечная кишечная непроходимость, везикоренальный рефлюкс. При достаточном опыте урологической клиники в реконструктивной хирургии мочевых путей с использованием сегмента кишки количество этих осложнений сведено до минимума [9, 10]. Поэтому илеоуретеропластику можно активно применять у больных с протяженными стриктурами мочеточника различной этиологии, в том числе после его отрыва во время эндоскопических вмешательствах на ВМП.
Заключение. Частой причиной отрыва мочеточника являются уретероскопия по поводу крупных длительно стоящих камней поясничного отдела мочеточника. Для профилактики подобных осложнений при эндоскопических операциях на ВМП необходимо избежать насильственных манипуляций при извлечении камня, использовать тонкие уретероскопы, учитывать технические возможности урологической клиники. В большинстве случаев после подобных травм развивается протяженная травма мочеточника, требующая проведения аутотрансплантации почки или илеоуретеропластики.
Литература
1. Gupta V. Complete ureteral avulsion. / Gupta V., Sadasukhi T.C., Sharma K.K. et al. // Sci. World J. – 2005. – Vol. 28. – P. 125 – 127.
2. Al-Awadi K. Iatrogenic ureteral injures: Incidence, etiological factors and the effect of early management on subsequent outcome. / Al-Awadi K., Kehinde E.O., Al-Hunayan A. et al. // Int. Urol. Nephrol. – 2005. – Vol. 37. – P. 235 – 241.
3. de la Rosette J.J. Handling and prevention of complications in stone basketing. / de la Rosette J.J., Skrekas T., Segura J.W. // Eur. Urol. – 2006. – Vol. 50. – P. 991 – 998.
4. Abdelrahim A.F. Rigid ureteroscopy for ureteral stones: Factors associated with intraoperative adverse events. /Abdelrahim A.F., Abdelmaguid A., Abuzeid H. et al. // J. Endourol. – 2008. – Vol. 22. – P. 277 – 280.
5. Комяков Б.К. Оперативное лечение больных с отрывом мочеточника. / Комяков Б.К., Гулиев Б.Г. // Урология. – 2015. – № 3. – С. 14 – 18.
6. Shekarriz B. Laparoscopic nephrectomy and autotransplantation for severe iatrogenic ureteral injures. / Shekarriz B., Lu H., Duh Q. et al. // Urology. – 2001. – Vol. 58. – P. 540 – 543.
7. Meng M.V. Eхpanded experience with laparoscopic nephrectomy and autotransplantation for severe ureteral injury. /Meng M.V., Freise C.E., Stoller M.L. // J. Urol. – 2003. – Vol. 169. – P. 1363 – 1367.
8. Ge C. Management of complete ureteral avulsion and literature review: A report on four cases. /Ge C., Li Q., Wang L. et al. // J. Endourol. – 2011. – Vol. 25. – P. 323 – 326.
9. Комяков Б.К. Результаты лапароскопической тонкокишечной пластики мочеточника. /Комяков Б.К., Гулиев Б.Г. // Вестник урологии. – 2015. – № 4. – C. 24 – 28.
10. Stein R.J. Laparoscopic assisted ileal ureter: technique, outcomes and comparison to the open procedure. /Stein R.J., Turna B., Patel N.S. et al. // J. Urol. – 2009. – Vol. 82. – P. 1032 – 1039.
11. Nissenkorn I. Nephrovesical subcutaneous stent: an alternative to permanent nephrostomy. /Nissenkorn I., Gdor Y. //J. Urol. – 2000. – Vol.163. – P. 528 – 530.
12. Комяков Б.К. Реканализация мочеточников. // Комяков Б.К., Гулиев Б.Г. СПб., Неский диалект, 2010. – 212 с.
13. Lloyd S.N. The detour extra-anatomic stent – a permanent solution for benign and malignant ureteric obstruction? /Lloyd S.N., Tiruronda P., Biyani C.S., Wah T.M., Irving H.C. // Eur. Urol. – 2007. – Vol. 52. – P. 193 – 198.
14. Ordon M. Ureteral avulsion during contemporary ureterscopic stone management: «The scabbard avulsion». / Ordon M., Schuler T.D., Honey R.J.// J. Endourol. – 2011. – Vol. 25. – P. 1259 – 1262.
15. de la Rosette J.J. The clinical research office or the endourological society ureteroscopy global study: Indications, complications and outcomes in 11,885 patients./ de la Rosette J.J., Denstedt J., Geavlete P. et al. // J. Endourol. – 2014. – Vol. 28. – P. 131 – 139.
16. Tanimoto R. Ureteral avulsion associated with ureteroscopy: insights from the MAUDE database. / Tanimoto R., Ceary R., Bagkey D., Hubosky S. // J. Endourol. – 2016. – Vol. 30. – P. 257 – 261.
17. Hubosky S.G. Locked deflection during flexible ureteroscopy: Incidence and elucidation of the mechanism of an underreported complication. /Hubosky S.G., Raval A.J., Bagley D.H. // J. Endourol. – 2015. – Vol. 29 – P. 907 – 912.
Статья опубликована в журнале "Вестни урологии" №3 2016, стр. 5-16










Комментарии