О.В. Константинова, М.Ю. Просянников, М.В. Гребенкин, А.В. Сивков
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России; Россия, 105425 Москва, 3-я Парковая ул. д. 51, стр. 4.
Mочекаменная болезнь является одним из наиболее распространенных урологических заболеваний. Уролитиаз относится к полиэтиологичным заболеваниям со сложными физико-химическими процессами, происходящими не только в мочевой системе, но и в целом в организме, как врожденного, так и приобретенного характера. Первичный гиперпаратиреоз (ПГПТ) является одним из факторов риска развития мочекаменной болезни и нефрокальциноза. ПГПТ представляет собой нерегулируемую выработку гормона околощитовидных (паращитовидных) желез – паратгормона (ПТГ), приводящую к нарушению гомеостаза кальция. Благодаря секреции ПТГ паращитовидные железы несут основную ответственность за поддержание внеклеточной концентрации кальция. За последние годы отмечается увеличение зарегистрированных случаев ПГПТ в большинстве стран мира. Морфологически оно характеризуется наличием гиперплазии или аденом паращитовидных желез. ПГПТ – является третьим по распространенности эндокринным заболеванием после сахарного диабета и патологии щитовидной железы [1]. Мочекаменная болезнь гиперпаратиреоидной этиологии имеет тяжелое течение: отмечается быстрый рост камней, как правило, это двусторонний процесс, требующий неоднократного оперативного вмешательства, частое рецидивирование камнеобразования, снижение функциональной способности почек, которое может приводить к инвалидизации больного [2]. Несвоевременная диагностика данного заболевания может привести к запоздалому оперативному лечению и развитию тяжелых и необратимых осложнений у пациентов [3]. Лечение ПГПТ в таких случаях – хирургическое. Однако визуализации паращитовидных желез очень трудна. В связи с вышеизложенным поиск высокоэффективных методов диагностики аденом или гиперплазии паращитовидных желез представляется актуальной задачей.
Гиперпаратиреоз характеризуется чрезмерной секрецией паратиреоидного гормона, представляющего собой полипептид из 84 аминокислот. Секреция гормона околощитовидных желез регулируется непосредственно концентрацией ионизированного кальция в плазме. Схема воздействия ПТГ на основные органы-мишени представлена на рисунке 1 Основные эффекты гормона паращитовидных желез заключаются в повышении концентрации кальция в плазме крови путем увеличения выделения кальция и фосфата из костного матрикса, увеличении реабсорбции кальция почками и увеличении почечной продукции 1,25-дигидроксивитамина D3 (кальцитриола), который повышает кишечную абсорбцию кальция. Таким образом, избыточное образование гормона околощитовидных желез приводит к повышению сывороточного уровня кальция. ПТГ также вызывает фосфатурию, снижая тем самым уровень фосфата в сыворотоке крови.
ЗАБОЛЕВАЕМОСТЬ ПЕРВИЧНЫМ ГИПЕРПАРАТИРЕОЗОМ
За последние годы в большинстве стран мира отмечается увеличение зарегистрированных случаев ПГПТ.
Ежегодно в мире выявляется около 4 млн. человек, страдающих ПГПТ [4,5]. В подавляющем большинстве случаев это заболевание вызвано солитарной аденомой паращитовидных желез, а также может быть обусловлено гиперплазией или раком околощитовидных желез [6-9]. В Шотландии в период с 1997 по 2006 гг. было проведено проспективное исследование, основанное на скрининге уровня кальция крови у всех жителей старше 20 лет [10]. Критериями включения в исследование являлись гиперкальциемия на уровне более 2,55 ммоль/л и последующее определение уровня сывороточного ПТГ и суточной экскреции общего кальция с мочой. Окончательный диагноз устанавливался при гистологически подтвержденной аденоме или гиперплазии паращитовидных желез, а также при их визуализации посредством сцинтиграфии с технецием-99м. За период исследования первичный гиперпаратиреоз был диагностирован у 2709 человек (1918 женщин (70,8%) и 791 мужчин (29,2%)). Распространенность выявленного ПГПТ с течением времени возросла более чем в 3,5 раза: с 1,82 на 1000 человек в 1997 г. до 6,72 на 1000 человек в 2006 г., что связано с улучшением диагностики. В разные годы заболеваемость ПГПТ составляла от 4,13 до 11,3 случаев на 10 тыс. человек. Отмечено, что распространенность ПГПТ увеличивалась с возрастом, достигая максимальных значений у лиц 80 лет и старше. Соотношение между женщинами и мужчинами с ПГПТ составляло 2:1 в возрасте 40-49 лет и повышалось до 4:1 у лиц старше 80 лет [11].
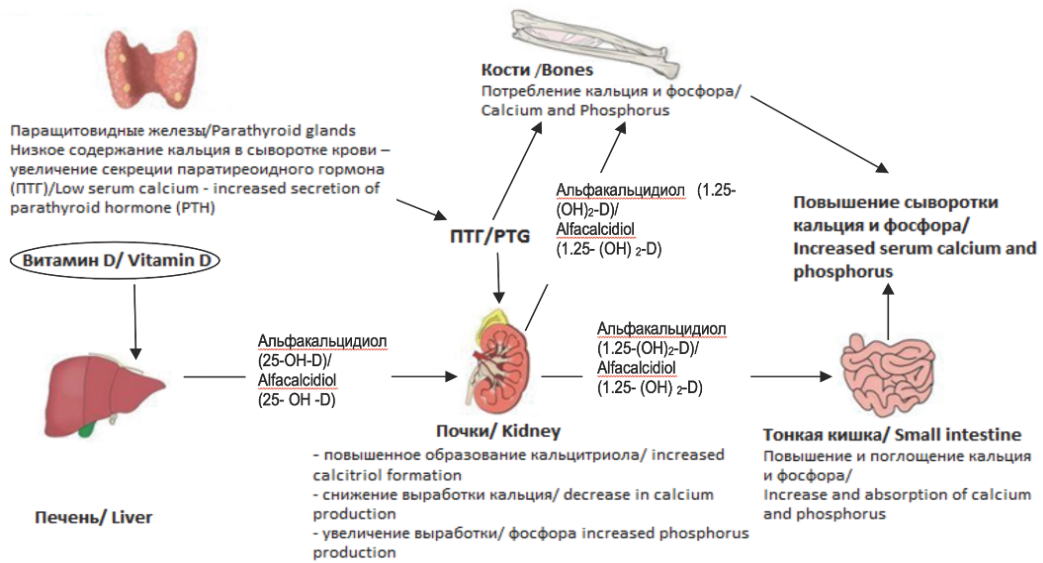
Рис. 1. Схема воздействия ПТГ на основные органы-мишени [5]
Fig. 1. Scheme of the effects of PTH on the main target organs [5]
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ПЕРВИЧНОГО ГИПЕРПАРАТИРЕОЗА
Первичный гиперпаратиреоз является известным фактором риска развития мочекаменной болезни и нефрокальциноза. Распространенность мочекаменной болезни среди населения в Западных странах Европы варьирует от 2 до 10% [12,13]. При уролитиазе риск рецидива в течение 5-10 лет составляет 35-52% [14], в то время, как у пациентов с ПГПТ риск выше (примерно в 40 раз) [15]. По данным ряда авторов уролитиаз регистрировался у 50% пациентов с ПГПТ и считался наиболее частым проявлением заболевания [16,17]. Однако, несмотря на рост заболеваемости уролитиазом за последние два десятилетия, у пациентов с ПГПТ он встречается все реже, что, вероятнее всего, связано с более ранней диагностикой и своевременным лечением бессимптомного ПГПТ в результате исследования биохимического состава крови [18,19]. При лечении ПГПТ в подавляющем большинстве случаев хирургическом, необходима визуализация паращитовидных желез, что является достаточно трудной задачей.
В Индии в 2017 году были опубликованы результаты исследования, в котором из 381 пациентов с уролитиазом было сформировано 2 группы. В первую группу (А) включили пациентов с ПГПТ, во вторую (В) – пациентов без ПГПТ. Сравнивали клинические проявления заболевания и лабораторные показатели. В результате, у каждого двадцатого пациента второй группы, также наблюдали ПГПТ, что выше, чем в общей популяции. Нефрокальциноз, множественные и двусторонние камни, а также рецидивирующее течение МКБ повышали вероятность выявления ПГПТ среди пациентов (табл. 1,2) [20].
Таблица 1. Клинические проявления первичного гиперпаратиреоза у пациентов с мочекаменной болезнью на фоне ПГПТ и при уролитиазе без ПГПТ. [20]
Table 1. Clinical manifestations of primary hyperparathyroidism in patients with urolithiasis on the background of PHPT and urolithiasis without PHPT [20]
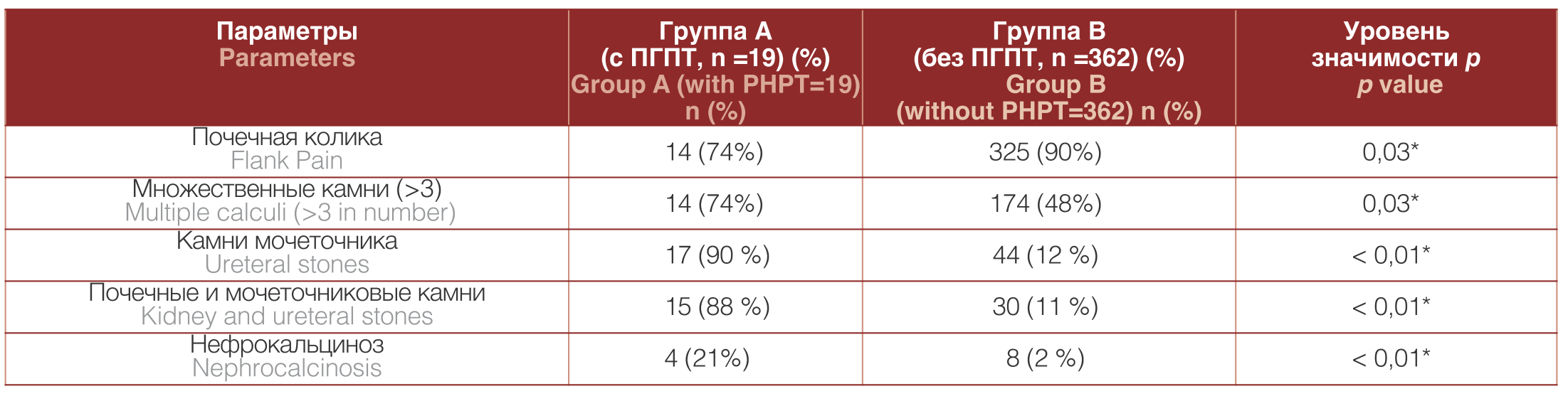
Таблица 2. Показатели крови у пациентов с мочекаменной болезнью на фоне ПГПТ и при уролитиазе без ПГПТ [20]
Table 2. Blood parameters in patients with urolithiasis on the background of PHPT and urolithiasis without PHPT [20]
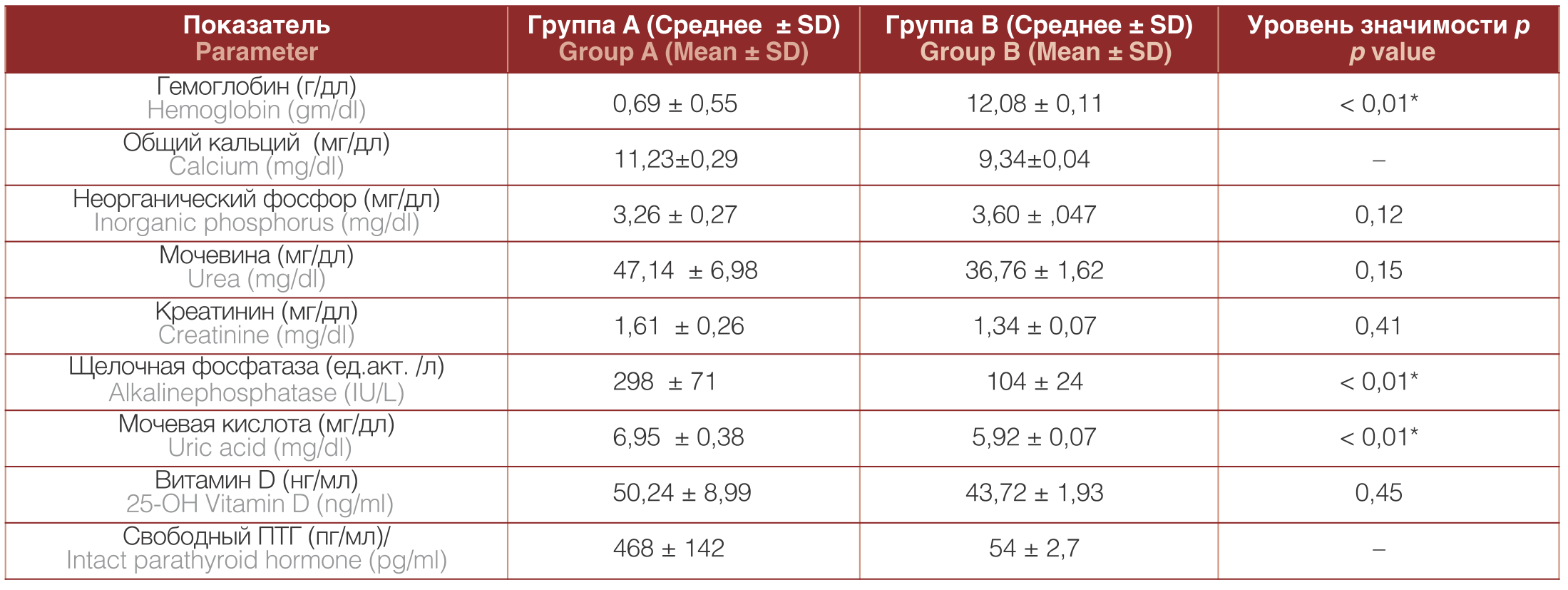
Парный тест не проводится для сывороточного кальция и уровней iPTH
No paired test for serum calcium and iPTH levels
Авторы установили, что у пациентов с ПГПТ реже отмечались жалобы на почечную колику, чаще отмечались множественные конкременты и камни мочеточника.
Оценивая лабораторные показатели, авторы установили, что у пациентов с ПГПТ отмечается выше уровень щелочной фосфатазы и мочевой кислоты, а уровень гемоглобина был ниже, чем у пациентов с уролитиазом без ПГПТ [20].
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Комбинация гиперкальциемии, подтвержденной скорректированным уровнем общего кальция и повышенным уровнем ПТГ, позволяет наиболее точно говорить о наличии ПГПТ. Если скорректированный уровень общего сывороточного кальция в норме, а уровень сывороточного ПТГ повышен, следует измерять содержание сывороточного ионизированного кальция. Повышение сывороточного ПГПТ может иметь место при увеличенном уровне ионизированного кальция, несмотря на нормальную сывороточную концентрацию кальция с отрегулированным альбумином [21]. Результат измерения уровня ионизированного кальция достоверен, если образец взят в анаэробных условиях для сохранения исходного уровня pH, так как ацидоз приводит к повышению уровня ионизированного кальция. Образец должен храниться или центрифугироваться при температуре +4oC в течение не более двух часов с момента забора материала, т.к. более длительный период может привести к изменению концентрации Ca2+. Повышенный уровень ПТГ в сыворотке крови при стабильно нормальных, с отрегулированным альбумином, уровнях общего и ионизированного кальция, нормального уровня е 25-гидроксивитамина D в сыворотке крови (25OHD> 20 нг / мл или 50 нмоль / л) и стабильной функции почек (скорость клубочковой фильтрации (СКФ) > 60 мл / мин / 1,73 м2) подтверждает диагноз ПГПТ [2]. Также необходимо проводить дифференциальную диагностику с другими заболеваниями, приводящими к изменению сывороточного уровня ПТГ, такими как первичная гипокальциурия, синдром мальабсорбции и редким генетическим заболеванием – семейная гиперкальциемия во всех ее вариантах. Для дифференциальной диагностики первичного гиперпаратиреоза также существуют пробы с нагрузкой паратиреоидином, преднизолоном, кальцием, гипотиазидом, ингибиторами синтеза простагландинов, а также определение канальцевой реабсорбции фосфора витамином D [6].
СОВРЕМЕННЫЕ МЕТОДЫ ВИЗУАЛИЗАЦИИ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ. СЦИНТИГРАФИЯ С 99M TC-СЕСТАМИБИ
Сцинтиграфия с 99mTc-сестамиби основана на преимущественном поглощении препарата клетками аденомы паращитовидных желез за счет насыщенности их митохондриями. Чувствительность сцинтиграфия 99m Tc-сестамиби составляет 90%, специфичность -97,2% [22-23].
ДВУХФАЗНАЯ СЦИНТИГРАФИИ С ИСПОЛЬЗОВАНИЕМ ОДНОГО ИЗОТОПА
99m Tc-сестамиби быстрее выводится из ткани щитовидной железы, чем из увеличенных околощитовидных желез. Замедление скорости выведения изотопа позволяет выявить наличие гиперфункции паращитовидных желез. Сканирование в передне-задней проекции выполняется через 10–15 минут после введения изотопа и после предполагаемого выведения (через 90–120 минут). Задержка изотопа в четко очерченной области позволяет предположить расположение аденомы паращитовидных желез.
ВЫЧИТАТЕЛЬНАЯ СЦИНТИГРАФИЯ
Для выявления изменений в поглощении изотопа щитовидной железой используются 99m Tc-пертехнетат и 123I, а в поглощении радионуклида как щитовидной железой, так и паращитовидными железами – 99m Tc-сестамиби. Оценка изображений может быть визуальной или цифровой. Аденома паращитовидных желез может проявляться как область повышенного поглощения или как появление новых конфигураций при сцинтиграфии с 99m Tc-сестамиби. Вычитательная сцинтиграфия превосходит двухфазную сцинтиграфию в выявлении одиночных или множественных поражений желез [24]. Несмотря на высокую точность и чувствительность радиоизотопных методов комбинация однофотонной низкодозной эмиссионной компьютерной томографии отдельно или в сочетании с низкой дозой КТ может повысить точность диагностики [24]. Небольшая аденома паращитовидных желез является наиболее частой причиной ложноотрицательной сцинтиграфии. По данным различных авторов средний объем обнаруженных аномальных желез был равен 3,5 см3, в то время как средний объем не диагностированных желез составлял 1,4 см3 [25-27]. Диагностическая чувствительность также зависит от васкуляризации аденомы, перфузии и плотности ткани. Задержка изотопа в узлах щитовидной железы может привести к ложноположительным результатам. Несмотря на то, что сестамиби концентрируется внутри митохондрий в клетках, четкой связи между положительным результатом сканирования и наличием богатых митохондриями оксифильных клеток не выявлено [28]. Исследования, изучающие связь между положительными результатами сканирования с помощью сестамиби и другими клиническими маркерами, такими, как уровни ПТГ и кальция в сыворотке крови, продемонстрировали неоднозначные результаты [29-31]. В настоящее время в развитых странах пациентам в дооперационном периоде регулярно выполняется комбинация сцинтиграфии с однофотонной низкодозной эмиссионной компьютерной томографией, чувствительность метода составляет 79% и прогностическое значение – 91%. У пациентов, требующих повторной операции из-за персистирующего ПГПТ, диагностическая ценность данной комбинации методов снижается [32].
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ (УЗИ) ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ
При ультразвуковом исследовании аденома паращитовидных желез обычно выглядит как округлая или овальная, четко выраженная, гипоэхогенная структура, очерченная эхогенной линией и контрастирующая с вышележащей гиперэхогенной тканью щитовидной железы. В больших аденомах паращитовидных желез с помощью данного метода могут выявляться кальцинаты и кисты. Нормальные паращитовидные железы обычно имеют размер около 4 мм и не обнаруживаются при ультразвуковом исследовании. УЗИ может быть полезным в качестве дополнительного исследования для подтверждения локализации аденомы паращитовидных желез, выявленной при сцинтиграфии. Чувствительность ультрасонографии составляет 76–87% с прогностическим положительным значением 93–97% и диагностической точностью 88% [33]. Кроме того, УЗИ может выявить одновременно узлы щитовидной железы, которые могут потребовать биопсии до паратиреоидэктомии.
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ
Компьютерная томография (КТ) с контрастированием является ценным инструментом визуализации, который особенно полезен в случаях эктопического средостенного расположения паращитовидных желез [34]. Чувствительность КТ составляет примерно 46–87%. К недостаткам относятся воздействие радиации, стоимость и необходимость использования йодсодержащего контраста. Кроме того, исследование со стандартным шагом 5 мм возможно только при наличии желез весом 5 г и более, ошибка в данном случае не превышает 5%. В остальных случаях необходим более мелкий шаг сканирования, что еще больше увеличивает лучевую нагрузку [34].
СЦИНТИГРАФИЯ В СОЧЕТАНИИ С ОДНОФОТОННОЙ ЭМИССИОННОЙ КОМПЬЮТЕРНОЙ ТОМОГРАФИЕЙ (ОФЭКТ, SPECT)
Сцинтиграфия в сочетании с однофотонной эмиссионной компьютерной томографией (ОФЭКТ, SPECT) это метод основанный на реконструкции полученых сцинтиграфических изображений при помощи компьютерной томографии, что позволяет получить трехмерную реконструкцию и значительно улучшает визуализацию очага поглощающего радиофармпрепарат. Чувствительность ОФЭКТ метода составляет 86,8%. Данный метод имеет преимущество перед пленарной сцинтиграфией при визуализации паращитовидных желез. При расхождении результатов вышеуказанных методов применяется мультиспиральная компьютерная томография (МСКТ) с контрастированием [6].
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ
По сравнению с другими неинвазивными методами визуализации, магнитно-резонансная томография (МРТ) остается наименее изученной и используется для анатомической локализации увеличенных околощитовидных желез. Вероятно, это связано с большей логистической сложностью и финансовыми расходами, при этом использование этого метода является весьма перспективным, так как из-за отсутствия ионизирующего излучения его можно использовать в тех ситуациях, когда более распространенные способы неприменимы – например, у детей или беременных женщин [35]. Также МРТ может быть полезной для пациентов, которым требуется повторная хирургическая операция на паращитовидных железах, для которых их предоперационная локализация является критически важной [36]. Кроме того, это альтернатива компьютерной томографии у пациентов с тяжелой контрастной аллергией на йод и у пациентов с персистирующим или рецидивирующим гиперпаратиреозом после операции, у которых на КТ наблюдаются металлические артефакты [37,38]. Аденома паращитовидных желез выглядит как мягкотканное образование с высокой интенсивностью сигнала на T2-взвешенных изображениях и низкой или умеренной интенсивностью сигнала на T1-взвешенных изображениях. Интенсивность сигнала околощитовидных желез усиливается после инъекции гадолиния на T1взвешенные изображения по сравнению с тканями щитовидной железы с чувствительностью примерно 50%. Лимфатические узлы могут иметь одинаковый вид. Гадолиний следует применять с осторожностью у пациентов со сниженной функцией почек. В большинстве клинических случаев чувствительность МРТ составляла около 80% [36]. МРТ может выявить аденомы, пропущенные с помощью исследования с сестамиби. Комбинация двух исследований превосходит любую из них [37].
Таким образом, несмотря на то, что ультразвуковое исследование является базовым для предоперационной визуализации локализации паращитовидных желез у пациентов с первичным гиперпаратиреозом, для выполнения этой задачи оправдано использование более одного метода. И хотя это связано с более высокой начальной стоимостью, комбинация методов способствует более точному предоперационному определению локализации околощитовидных желез и в результате ассоциирована с более низкой стоимостью лечения, если учитывать периоперационные факторы и риск рецидива.
Учитывая актуальность проблемы, во всем мире продолжается поиск оптимальных и наиболее точных алгоритмов диагностики ПГПТ. Так, в Италии было проведено исследование, задачей которого было оценить диагностическую эффективность 3T МРТ в сравнении с ультразвуковым методом диагностики и 99mTc-сестамиби сканированием для предоперационной локализации аденом паращитовидных желез у пациентов с ПГПТ (табл. 3) [38]. 57 пациентов, страдающих ПГПТ, были проспективно включены в исследование и им выполнено УЗИ паращитовидных желез, сцинтиграфия с 99mTc-сестамиби и 3T МРТ. Диагностические показатели УЗИ, сцинтиграфии с 99mTc-сестамиби и МРТ в локализации паращитовидных желез сравнивали с хирургическими и патологоанатомическими данными. Согласно хирургическим данным, УЗИ правильно локализовало 41 из 46 паращитовидных желез (чувствительность 89,1%; специфичность 97,5%; положительная прогностическая ценность (ППЦ) 93,1% и отрицательная прогностическая ценность (ОПЦ) 95,6%); 99mTc-сестамиби правильно локализовали 38 из 46 паращитовидных желез (ПЩЖ) (чувствительность – 83,6%, специфичность – 98,3%, ППЦ – 95% и ОПЦ – 93,7%). УЗИ в сочетании с 99mTcсестамиби имели чувствительность 93,4% (43 из 46 ПЩЖ), специфичность – 98,3%, ППЦ – 95% и ОПЦ – 98,3%. МРТ правильно локализовала 45 из 46 ПЩЖ (чувствительность 97,8%; специфичность 97,5%; ППЦ 93,7% и ОПЦ 99,2%) [38].
Таблица 3. Сравнительная оценка методов визуализации паращитовидных желез [38]
Table 3. Comparative evaluation of parathyroid imaging techniques [38]

С помощью МРТ авторами было обнаружено шесть аденом, пропущенных 99mTc-сестамиби, и две аденомы, пропущенные при УЗИ. МРТ и УЗИ были в состоянии обнаружить все увеличенные паращитовидные железы у пациентов c мультигландулярным заболеванием. Учитывая полученные результаты, данное исследование продемонстрировало высокую диагностическую эффективность 3Т МРТ в предоперационной локализации паращитовидных желез.
ЗАКЛЮЧЕНИЕ
Изложены отличия клинических и лабораторных проявлений у пациентов с МКБ на фоне ПГПТ и без ПГПТ. Проведен анализ современных диагностических методов, применяемых для визуализации паращитовидных желез. Описаны характеристики и оптимальные ситуации использования при определении локализации паращитовидных желез. Дана сравнительная оценка эффективности каждого метода и их сочетанного применения. Полученные данные свидетельствуют о том, что наибольшей чувствительность в визуализации паращитовидных желез обладает 3Т МРТ. Таким образом, учитывая небольшие группы пациентов в проводимых исследованиях, необходимо продолжить оценку данного метода с целью определения истинной диагностической ценности.
ЛИТЕРАТУРА
- Дедов И.И., Мельниченко Г.А., Мокрышева Н.Г., Рожинская Л.Я., Кузнецов Н.С., Пигарова Е.А., и др. Первичный гиперпаратиреоз: клиника, диагностика, дифференциальная диагностика, методы лечения. Проблемы эндокринологии 2016; 62(6):40-77. [Dedov I.I., Melnichenko G.A., Mokrysheva N.G., Rozhinskaya L.Ya., Kuznetsov N.S., and others. Primary hyperparathyroidism: clinic, diagnosis, differential diagnosis, treatment methods. Problemy endokrinologii = Problems of endocrinology 2016;62(6):40-77. (In Russian)].
- Sharma S, Rastogi A, Bhadada SK, Singh P, Varshney S, Behera A, et al. Prevalence and predictors of primary hyperparathyroidism among patients with urolithiasis. Endocr Pract 2017;23(11):13111315 doi: 10.4158/EP171759.OR.
- Черноусов А.Ф., Ипполитов Л.И., Ветшев С.П., Орлова И.В., Салиба М.Б. Роль своевременности хирургического лечения первичного гиперпаратиреоза как самостоятельной меры профилактики специфических осложнений. Фарматека 2012;(8):82-87. [Chernousov A.F., Ippolitov L.I., Vetshev S.P., Orlova I.V., Saliba M.B. The role of timeliness of surgical treatment of primary hyperparathyroidism as an independent measure for the prevention of specific complications. Farmateka 2012;(8):82-87. (In Russian)].
- Adami S, Marcocci C, Gatti D. Epidemiology of primary hyperparathyroidism in Europe. J Bone Miner Res 2002;17(2): 1118 – 1123
- Bilezikian JP, Brandi ML, Eastell R, Silverberg SJ, Udelsman R, Marcocci C, Potts JT Jr. Guidelines for the management of asymptomatic primary hyperparathyroidism: summary statement from the Fourth International Workshop. J Clin Endocrinol Metab 2014;99(10):3561-9. doi: 10.1210/jc.2014-1413.
- Дедов И.И., Егшатян Л.В., Еремкина А.К., Крупинова Ю.А., Кузнецов Н.С., Мамедова Е.О. и др. Клинические рекомендации. Российская ассоциация эндокринологов. Первичный гиперпаратиреоз 2016 г. URL:https://www.endocrincentr.ru/sites/default/files/specialists/science/clinic-recomendations/ kr88.pdf [Dedov I. I.,Yegshatyan L.V., Yeremkina A.K., Krupinova YU.A., Kuznetsov N.S., Mamedova Ye.O. et al. Clinical guidelines. Russian Association of Endocrinologists. Primary hyperparathyroidism 2016 URL: https://www.endocrincentr.ru/sites/default/files/specialists/science/clinic-recomendations/kr88.pdf. (In Russian)].
- Романчишен А.Ф., Матвеева З.С. Клинические проявления гиперпаратиреоза и размеры опухолей околощитовидных желез. Вестник хирургии им. И.М. Грекова 2006;(2):37-40. [Romanchishen A.F., Matveeva Z.S. Clinical manifestations of hyperparathyroidism and the size of tumors of the parathyroid glands. Vestnik khirurgii im. I.M. Grekova = Bulletin of surgery named aer I.M. Grekov 2006;(2):37-40. (In Russian)].
- Баранова И.А., Зыкова Т.А. Распространенность первичного гиперпаратиреоза. Бюллетень СГМУ 2013(2):8-9. [Baranova I.A., Zykova T.A. The prevalence of primary hyperparathyroidism. Byulleten' SGMU. = Bulletin of NSMU 2013;(2):8-9. (In Russian)].
- Белобородов В.А., Маньковский В.А., Олифирова О.С. Поздняя диагностика первичного гиперпаратиреоза. Современные аспекты хирургической эндокринологии. Материалы первого Украинско-Российского симпозиума по эндокринной хирургии с международным участием. Украина, 2006 С. 103-104. [Beloborodov V.A., Mankovsky V.A., Olifirova O.S. Late diagnosis of primary hyperparathyroidism. Modern aspects of surgical endocrinology. Materials of the first Ukrainian-Russian symposium on endocrine surgery with international participation. Ukraine, 2006 P. 103-104.]
- Кузнецов Н.С., Рожинская Л.Я., Лысенко М.А. Тяжелое течение гиперпаратиреоза у пожилых. Клинические наблюдения. Проблемы эндокринологии 2009;(1):33-36. [Kuznetsov N.S., Rozhinskaya L.Ya., Lysenko M.A. Severe course of hyperparathyroidism in the elderly. Clinical observations. Problemy endokrinologii = Problems of endocrinology 2009;(1): 33-36. (In Russian)].
- Салиба М.Б. Комплексное ультразвуковое исследование в диагностике и хирургическом лечении первичного гиперпаратиреоза: автореф. … дис. к.м.н. М.; 2014 24 с. [Saliba M.B. Integrated ultrasound in the diagnosis and surgical treatment of primary hyperparathyroidism: Cand.Med.Sci [thesis]. Moscow, 2014 24 p. (In Russian)].
- Yu N., Donnan P.T., Murphy M.J., Leese G.P. Epidemiology of primary hyperparathyroidism in Tayside, Scotland, UK. Clin Endocrinol 2009; 71(4): 485-93. doi: 10.1111/j.1365-2265.2008.03520.x.
- Romero V, Akpinar H, Assimos DG. Kidney stones: A global picture of prevalence, incidence, and associated risk factors. Rev Urol 2010;12:e86-e96.
- Stametelou KK, Francis ME, Jones CA, Nyberg Jr LM, Curhan GC. Time trends in reported prevalence of kidney stones in the united states: 1976-1994. Kid Int 2003;63: 1817-1823. doi: 10.1046/j.1523-1755.2003.00917.x
- Uribarri J, Oh MS, Carroll HJ. The first kidney stone. Ann Intern Med 1989;111:1006-1009. doi: 10.7326/0003-4819-111-12-1006
- Rejnmark L, Vestergaard P, Mosekilde L. Nephrolithaisis and renal calcifications in primary hyperparathyroidism. J Clin Endocrinol Metab 2014;96:2377-2385.
- Broadus AE. Primary hyperparathyroidism. J Urol 1989;141:723. doi: 10.1210/jc.2011-0569
- Scholz DA, Purnell DC. Asymptomatic primary hyperparathyroidism: 10-year prospective study. Mayo Clin Proc 1981;56:473-478.
- Wermers RA, Khosal S, Atkinsoin EJ, Hodgson SF, O’Fallon Wm, Melton LJ. The rise and fall of primary hyperparathyroidism: a population-based study in Rochester, Minnesota, 1965-1992. Ann Intern Med 1997;126:433-40. doi:10.7326/0003-4819-126-6-199703150-00003
- Heath H, Hodgson SF, Kennedy MA. Primary hyperparathyroidism: incidence, morbidity, and potential economic impact in a community. N Engl J Med 1980: 302: 189-93. doi: 10.1056/NEJM198001243020402
- Мокрышева Н.Г. Первичный гиперпаратиреоз. Эпидемиология, клиника, современные принципы диагностики и лечения: Дис. ... д-ра мед. наук. М. 2011.253 c. [Mokrysheva N.G. Primary hyperparathyroidism. Epidemiology, clinic, modern principles of diagnosis and treatment: Dr. Med.Sci [dissertation] M., 2011.253 p. (In Russian)]
- Pallan S, Rahman MO, Khan AA. Diagnosis and management of primary hyperparathyroidism. BMJ 2012;344:e1013. doi: 10.1136/bmj.e1013..
- Kunstman JW, Kirsch JD, Mahajan A, Udelsman R (2013) Parathyroid localization and implications for clinical management. J Clin Endocrinol Metab 98:902–12. doi: 10.1210/jc.2012-3168.
- Philippon M, Guerin C, Taieb D, Vaillant J, Morange I, Brue T, et al. Bilateral neck exploration in patients with primary hyperparathyroidism and discordant imaging results: a single-centre study. Eur J Endocrinol 2014;170:719–25. doi: 10.1530/EJE-13-0796.
- Wong KK, Fig LM, Gross MD, Dwamena BA. Parathyroid adenoma localization with 99mTc-sestamibi SPECT/CT: a metaanalysis. Nucl Med Commun 2015;36:363–75
- Lenschow C, Gassmann P, Wenning C, Senninger N, ColomboBenkmann M. Preoperative 11C-methionine PET/CT enables focused parathyroidectomy in MIBI-SPECT negative parathyroid adenoma. World J Surg 2015;39(7):1750-7. doi: 10.1007/s00268-015-2992-x.
- Eslamy HK, Ziessman HA Parathyroid scintigraphy in patients with primary hyperparathyroidism: 99mTc Sestamibi SPECT and SPECT/CT. Radiographics 2008;28(5):1461-1476. doi: 10.1148/rg.285075055.
- Biertho LD, Kim C, Wu H-S, Unger P, Inabnet WB. Relationship between sestamibi uptake, parathyroid hormone assay, and nuclear morphology in primary hyperparathyroidism. J AmColl Surg 2004;199(2):229-233. doi: 10.1016/j.jamcollsurg.2004.04.013
- Parikshak M, Castillo ED, Conrad MF, Talpos GB. Impact of hypercalcemia and parathyroid hormone level on the sensitivity of preoperative sestamibi scanning for primary hyperparathyroidism. Am Surg 2003;69(5):393-398.
- Calva-Cerqueira D, Smith BJ, Hostetler ML, et al. Minimally invasive parathyroidectomy and preoperative MIBI scans: correlation of gland weight and preoperative PTH. J Am Coll Surg 2007;205(4):38-S44. doi: 10.1016/j.jamcollsurg.2007.06.322
- Cheung K, Wang TS, Farrokhyar F, Roman SA, Sosa JA. A meta-analysis of preoperative localization techniques for patients with primary hyperparathyroidism. Ann Surg Oncol 2012;19(2):577–83. doi: 10.1245/s10434-011-1870-5.
- Noureldine SI, Aygun N, Walden MJ, Hassoon A, Gujar SK, Tufano RP. Multiphase computed tomography for localization of parathyroid disease in patients with primary hyperparathyroidism: How many phases do we really need? Surgery 2014;156:1300–1306. doi: 10.1016/j.surg.2014.08.002
- Sun L, Yan J, Velan SS, Leow MKS. A Synopsis of Brown Adipose Tissue Imaging Modalities for Clinical Research. Diabetes Metab 2017;43(5):401–410. doi: 10.1016/j.diabet.2017.03.008.
- Zafereo M, Yu J, Angelos P, Brumund K, Chuang HH, Goldenberg D, et al. American Head and Neck Society Endocrine Surgery Section update on parathyroid imaging for surgical candidates with primary hyperparathyroidism. Head Neck 2019 ;41(7):2398-2409. doi: 10.1002/hed.25781
- Kluijout WP, Venkatesh S, Beninato T, et al. Performance of magnetic resonance imaging in the evaluation of first-time and reoperative primary hyperparathyroidism. Surgery 2016;160(3): 747-754. doi: 10.1016/j.surg.2016.05.003
- Fraser S. Surgical management of parathyroid disease. Surgery 2017;35(10):582–588. https://doi.org/10.1016/j.mpsur.2017.06.018
- Grayev AM, Gentry LR, Hartman MJ, Chen H, Perlman SB, Reeder SB. Presurgical localization of parathyroid adenomas with magnetic resonance imaging at 3 T: an adjunct method to supplement traditional imaging. Ann Surg Oncol 2012 19:981–89 doi: 10.1245/s10434-011-2046-z
- Argirò R, Diacinti D, Sacconi B, Iannarelli A, Diacinti D, Cipriani C, et al. Diagnostic accuracy of 3T magnetic resonance imaging in the preoperative localisation of parathyroid adenomas: comparison with ultrasound and 99mTc-sestamibi scans. Eur Radiol 2018;28:4900–4908 doi: 10.1007/s00330-018-5437-8
Статья опубликована в журнале "Экспериментальная и клиническая урология" №4 2019, стр. 48-54














Комментарии