Просянников М.Ю., Рудин Ю.Э., Лыков А.В., Меринов Д.С., Константинова О.В., Анохин Н.В., Вардак А.Н.
За последнее время в мире регистрируют неуклонный рост заболеваемости мочекаменной болезнью (МКБ) [1]. В Российской Федерации за период с 2002 по 2014 гг. отмечен прирост числа пациентов с МКБ всех возрастных групп на 34,5% [2]. В детской популяции также отмечается рост распространенности МКБ. Более того, ежегодное увеличение случаев уролитиаза на 610% отмечается в США в течение последних 20-ти лет. На сегодняшний день количество впервые зарегистрированных пациентов с МКБ детского возраста в США варьирует от 36 до 57 на 100 000 детского населения [1]. В России на 2015 год частота впервые зарегистрированных случаев МКБ в детском возрасте составила 19,55 на 100 000 детского населения. При этом отмечается тенденция к стагнации распространенности впервые выявленных случаев уролитиаза у детей, так в 2011 году частота составила 20,4 на 100 000, а в 2015 году 19,55 на 100 000 детского населения[2].
Оказание медицинской помощи пациентам с МКБ в детском возрасте ввиду высокой социальной значимости данной категории пациентов требует особого внимания. В НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения МКБ у детей, в том числе дистанционная литотрипсия (ДЛТ), перкутанная нефролитотрипсия, ретроградная интраренальная хирургия. Кроме того, необходимо отметить, что после выполненных оперативных вмешательств пациентам на основе оценки стереотипа питания, исследования крови и мочи на предмет литогенных нарушений, анализа состава камня разрабатываются индивидуальные рекомендации направленные на предупреждение рецидива камнеобразования. В год в институте проходят лечение более 150 пациентов детского возраста с диагнозом мочекаменная болезнь, из них примерно 80 пациентам выполняется ДЛТ, 50 -перкутанная хирургия, 20 — комбинированные методы лечения.
На примере нижеописанного клинического случая мы хотим разобрать типичные ошибки, допускаемые в лечении МКБ у детей, и акцентировать внимание практикующих специалистов на выборе алгоритма диагностики и тактики лечения уролитиаза в детском возрасте.
В детское уроандрологическое отделение НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина поступил пациент Х. в возрасте 2 лет 9 месяцев из одного из регионов Российской Федерации с диагнозом «Мочекаменная болезнь. Камень левого мочеточника. Нефростомический дренаж слева». Из анамнеза известно, что у пациента в декабре 2016 года в возрасте 2,2 года по поводу повышения температуры и наличия болевого синдрома было проведено ультразвуковое исследование (УЗИ) обследование и выявлен коралловидный камень левой почки максимальным размером до 3,3 см. При выполнении компьютерной томографии (КТ) диагноз был подтвержден (рис. 1).
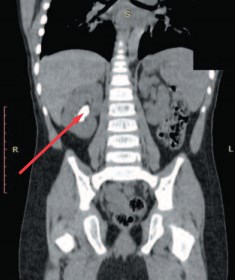
Рис.1. Компьютерная томография пациента Х. (стрелкой указан коралловидный камень левой почки)
В январе 2017 года пациенту в областном центре выполнили 2 сеанса ДЛТ, отмечена частичная фрагментация конкремента.
В феврале 2017 года пациенту перед плановой госпитализацией для проведения очередного сеанса ДЛТ вновь была выполнена КТ почек, при которой повторно диагностирован крупный камень левой почки, камень левого мочеточника.
Ввиду развившейся атаки пиелонефрита слева на фоне обструкции верхних мочевых путей слева, выполнено дренирование почки путем установки мочеточникового катетера слева. Однако на 2-е сутки на фоне продолжающейся атаки пиелонефрита и неадекватной функции мочеточникового катетера пациенту была установлена пункционная нефростома.
В марте 2017 года пациенту повторно выполнялась КТ почек. Ребенок был госпитализирован для выполнения повторного сеанса ДЛТ. Было проведено 2 сеанса ДЛТ камня размером до 10 мм в левой почке и камня размерами до 12 мм в с/3 левого мочеточника на фоне наличия нефростомического дренажа слева. Отмечалась фрагментация и частичное отхождение конкрементов.
В мае 2017 года ребенок был госпитализирован в стационар, повторно выполнена КТ. Сеанс ДЛТ был отменен из-за наличия сопутствующего заболевания (ОРВИ).
В НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина пациент поступил в июле 2017 года. Таким образом, до госпитализации в институт в течение 6 месяцев пациенту было выполнено 4 компьютерные томографии, 4 сеанса ДЛТ. При этом нефростомический дренаж не менялся более 5-ти месяцев.
В ходе лечения данного пациента был совершен ряд лечебно-диагностических ошибок, требующий последовательного разбора и обсуждения:
1)Выполнение дистанционного дробления камня почки размером 33 мм в максимальном измерении.
Европейская ассоциация урологов (EUA) рекомендует пациентам детского возраста с камнями размером более 2 см в качестве терапии первой линии выполнять перкутанное оперативное вмешательство [3]. Рекомендация характеризуется 2 уровнем достоверности (рекомендация получена на основании контролируемого нерандомизированного/квазиэксперимента льного исследования другого типа) и степенью рекомендации “B” (клиническое исследование хорошего качества без рандомизации).
Американское общество урологов, в свою очередь, в равной мере рекомендует и ДЛТ и перкутанную хирургию в лечении камней почек более 2 см (средняя степень рекомендации на основании доказательств «низкого качества») [4].
Российское общество урологов в клинических рекомендациях при крупных или частичных коралловидных камнях советуют первым этапом выполнять перкутанные оперативные вмешательства [5].
При этом стоит подчеркнуть, что ДЛТ у детей более результативна, чем у взрослых, что выражается в укороченных сроках отхождения фрагментов конкремента и более эффективном дроблении. Возможными объяснениями вышеописанных эффектов может являться:
- короткий мочеточник;
- упругий и эластичный мочеточник [6];
- более короткое расстояние до почки. Так ударная волна при прохождении 6 см через тело пациента ослабевает на 10-20% [7];
- лучшая проводимость импульса позволяет использовать меньшую мощность и обеспечить более мелкую фрагментацию конкремента [8].
Однако существуют факторы, предполагающие низкую эффективность ДЛТ. Наиболее вескими прогностическими факторами успеха ДЛТ у детей является размер и плотность конкремента [9]. Так в работах H.A. Penn и соавт. и A.A. Badawy и соавт. [11] было отмечено, что частота полного освобождения от конкрементов в группе пациентов с камнем <1 см была значительно выше, чем в группе пациентов с размером камня >1см [10,11]. O.N. Gofrit и соавт. показал, что у детей с размером камня >2 см в среднем требуется на 1 сеанс ДЛТ больше, чем у детей с размером камня от 1 до 2 см [12].
При этом необходимо отметить, что в период активного внедрения ДЛТ в клиническую практику лечения детей с крупными и коралловидными камнями был опубликован ряд работ, показавших эффективность данного метода. Так, по данным НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина, а также международного опыта было доказано, что даже при неоднократных сеансах дробления камней более 2 см у детей в течение 1-6 месяцев эффективность ДЛТ составляет 33%, 77,8% и 88,9% на 30-й, 90-й и 180-й день, соответственно [13]. В данном случае неблагоприятным фактором является рентгеннегативный характер конкрементов.
Более того, при ДЛТ коралловидных камней у детей необходимо придерживаться определенной хирургической тактики: первым этапом проводится дистанционная литотрипсия чашечных отростков камня. После отхождения фрагментов ребенку выполняется литотрипсия камня лоханки [13]. Подобный подход возможен только при рентген-позитивных камнях почек.
Таким образом, учитывая все вышесказанное, в случае лечения крупных камней (2 см и более) у пациентов детского возраста рекомендуется выполнять перкутанные оперативные вмешательства.
2) Несоблюдение режима замены нефростомического дренажа. Выше описанный пациент наблюдался с нефростомическим дренажем непрерывно в течение 5 месяцев, замена дренажа не проводилась. Тем не менее, по рекомендациям Европейской ассоциации урологов от 2017 года необходимо выполнять замену дренажей каждые 12 недель [14]. Нефростомический дренаж является источником инфекции, бактерии способны образовывать катетер-ассоциированные биопленки на поверхности дренажей [14]. Таким образом, контроль за состоянием катетеров, своевременная их замена является важной составляющей профилактики развития атаки пиелонефрита.
3) Неоднократное выполнение МСКТ. Несмотря на высокую диагностическую точность МСКТ в большинстве случаев детские урологи отказываются от выполнения данного метода исследования из-за потенциальной радиационной опасности. В данном случае ребенок получил среднюю лучевую нагрузку 83,8 мГр/см2 и суммарную 335 мГр/см2. В соответствии с рекомендациями Европейской ассоциации урологов от 2017 года выполнение МСКТ у детей возможно только при невозможности уточнить диагноз с помощью других инструментальных методов исследования (обзорная и экскреторная урография, рентгеноскопия, УЗИ) [3].
4)Отсутствие биохимического обследования для определения метаболических нарушений у ребенка с уролитиазом. МКБ — нередко имеет рецидивирующее течение, что особо актуально в детском возрасте. Перед проведением оперативного лечения необходимо приложить все усилия для поиска причин камнеобразования (выполнить биохимический анализ крови и суточной мочи, оценить уровень витамина D, паратгормона крови, состояние паращитовидных желез и т.д.) [3]. Также после оперативного вмешательства необходимо определить химический состав конкремента. Все вышеперечисленные методы исследования способны помочь специалисту выявить причины камнеобразования и назначить грамотную противорецидивную терапию МКБ.
В дальнейшем в НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина пациенту проведено лабораторное и инструментальное обследование: УЗИ почек, мочевого пузыря, антеградная пиелоуретерография. Диагноз был подтвержден и запланировано выполнение диапевтической уретероскопии.
С целью снижения риска возникновения инфекционных осложнений в послеоперационном периоде пациенту была выполнена замена нефростомического дренажа перед операцией.
При уретероскопии диагностирован камень нижней трети левого мочеточника, проведена контактная лазерная литотрипсия, при осмотре проксимального отдела левого мочеточника и лоханки левой почки были выявлены 2 конкремента размером 5 мм каждый, выполнена поэтапная литотрипсия. Оперативное лечение завершилось установкой внутреннего стента.
Ранний послеоперационный период протекал гладко, пациент получал антибактериальную, симптоматическую, инфузионную терапию. Нефростомический дренаж был удален на 1-е сутки, уретральный катетер на 2-е сутки после литотрипсии.
В послеоперационном периоде пациенту выполнялась обзорная урография, УЗИ почек, мочевого пузыря, определялся химический состав камня. Пациенту было рекомендовано удалить внутренний стент через 6-8 недель после оперативного лечения. После удаления дренажа запланировано выполнение биохимического анализ крови и суточной мочи с целью определения наличия метаболических литогенных нарушений и назначение метафилактики уролитиаза.
Таким образом, лечение детей с диагнозом мочекаменная болезнь требует от специалиста комплексного подхода. Определение причин камнеобразования и назначение противорецидивной терапии не менее важно, чем хирургическое удаление конкремента. Не стоит забывать, что устраняя камень из мочевых ребенка, мы боремся лишь с вторичными проявлениями основного заболевания.
В то же время подходы к дигностике и лечению уролитиаза у детей отличаются от общепринятых стандартов, применяемых у взрослых. Многие методы исследования (например, КТ) противопоказаны в детском возрасте и могут вызывать необратимые изменения у ребенка. Выбор хирургической тактики лечения крайне важен и во многом определяет эффективность и безопасность запланированного лечения.
ЛИТЕРАТУРА
1. Charles D Scales, Jr, Alexandria C Smith, Janet M Hanley, Christopher S Saigal. Prevalence of Kidney Stones in the United States. Eur Urol 2012; 62(1): 160–165.
2. Каприн А.Д., Аполихин О.И., Сивков А.В., Солнцева Т.В., Комарова В.А. Анализ уронефрологической заболеваемости и смертности в Российской Федерации за период 2002-2014 гг. по данным официальной статистики. Экспериментальная и клиническая урология 2016;(3): 4-12.
3. Tekgül S, Dogan HS, Kocvara R, Nijman JM, Radmayr C, Stein R, et al. J. Paediatric Urology: EAU guidelines. URL:
https://uroweb.org/wp-content/uploads/23-Paediatric-Urology_LR_full.pdf.
4. Assimos D, Krambeck A, Miller NL, Monga M, Murad H, Nelson CP, et al. Surgical Management of Stones: American Urological Association/Endourological Society Guideline, PART I. J Urol 2016;196(4):1153-60. doi: 10.1016/j.juro.2016.05.090
5. Урология. Российские клинические рекомендации [Электронный ресурс] [под ред. Ю.Г. Аляева, П.В. Глыбочко, Д.Ю. Пушкаря]. М.: ГЭОТАР-Медиа, 2015. URL: http://www.rosmedlib.ru/book/ISBN9785970431269.html
6. Jayanthi VR, Arnold PM, Koff SA. Strategies for managing upper tract calculi in young children. J Urol 1999;162(3 Pt 2):1234-7.
7. Sprinak JP, Resnick MJ. Extracorporeal shock wave lithotripsy. In: Urolithiasis a Medical and Surgical Reference. [Ed by M. I. Resnick and C. Y. C. Pak]. Philadelphia: W. B. Saunders Co., P. 321–363, 1990
8. Longo JA, Netto Junior NR: Extracorporeal shockwave lithotripsy in children. Urology 1995;46: 550
9. El-Assmy A, El-Nahas AR, Abou-El-Ghar ME, Awad BA, Sheir KZ. Kidney stone size and hounsfield units predict successful shockwave lithotripsy in children. Urology 2013;81:880–4.
10. Penn HA, DeMarco RT, Sherman AK, Gatti JM, Murphy JP. Extracorporeal shock wave lithotripsy for renal calculi. J Urol 2009;182:1824–1827
11. Badawy AA, Saleem MD, Abolyosr A, Aldahshoury M, Elbadry MS, Abdalla MA et al. Extracorporeal shock wave lithotripsy as first line treatment for urinary tract stones in children: outcome of 500 cases. Int Urol Nephrol 2012;44:661–666
12. Gofrit ON, Pode D, Meretyk S, Katz G, Shapiro A, Golijanin D et al. Is the pediatric ureter as efficient as the adult ureter in transporting fragments following extracorporeal shock wave lithotripsy for renal calculi larger than 10 mm.? J Urol 2001;166:1862–1864
13. Дзеранов Н.К. Дистанционная ударно-волновая литотрипсия в лечении мочекаменной болезни: Автореф. дис. … доктора мед. наук. М., 1994. 34 c.
14. Bonkat G, Pickard R, Bartoletti R, Bruyère F, Geerlings SE, Wagenlehner F, et al. Urological Infections: EAU guidelines. URL: http://uroweb.org/guideline/urological-infections/
Статья опубликована в журнале "Экспериментальная и клиническая урология". Номер №3/2017 - стр. 122-125









Комментарии